- Восстановительное питание после инфаркта | partners
- КАКИЕ ПРОДУКТЫ ЛЮБИТ СЕРДЦЕ — Центр сердечно-сосудистой хирургии «American Hospital»
- Рацион для сердца. Что есть и как готовить, чтобы избежать инфаркта | Питание и диеты | Кухня
- Больница скорой медицинской помощи Новотроицка
- Инфаркт миокарда | | Каневская ЦРБ
- Что есть на завтрак? | Здоровье Столицы
- Острый инфаркт миокарда
- Здоровое питание после сердечного приступа
- Рекомендации Американской кардиологической ассоциации по диете и образу жизни
- предотвращение сердечного приступа — NHS
- Здоровое питание после постановки диагноза
- После операции по шунтированию сердца — St Vincent’s Heart Health
- Сколько времени нужно для восстановления после операции по шунтированию сердца?
- Что мне следует есть после операции по шунтированию сердца?
- Какие лекарства мне нужно будет принимать после операции по шунтированию сердца?
- Как снизить риск дальнейших проблем с сердцем после операции по шунтированию сердца?
- Как мне вернуться к обычным занятиям после операции по шунтированию сердца?
- Как мне снова начать тренировку после операции по шунтированию сердца?
- Куда я могу обратиться за постоянной поддержкой после операции по шунтированию сердца?
- Что делать после сердечного приступа — Восстановление после сердечного приступа
Восстановительное питание после инфаркта | partners
Инфаркт миокарда – одно из заболеваний, требующих не только интенсивного лечения, но и интенсивного восстановления. Ранний постинфарктный период – опасное время, когда любое негативное внешнее воздействие или недостаточные лечебные меры могут привести к повторному острому нарушению кровоснабжения сердечной мышцы и даже к летальному исходу. Инфаркт миокарда неизбежно приводит к сбоям всех органов и систем и требует соблюдения длительного постельного режима, который в свою очередь также негативно сказывается на состоянии микроциркуляции, функциональности опорно-двигательного, пищеварительного аппарата. Именно поэтому организму пациента остро необходимо снабжение питательными веществами в тщательно продуманном соотношении. При наличии сопутствующей хронической патологии (сахарном диабете, артериальной гипертонии, гастрите и пр.) и общем ослабленном состоянии пациента недостаточно сбалансированная, слишком тяжелая или слишком богатая углеводами диета чревата развитием тяжелых последствий.
Острое нарушение кровообращения часто является следствием метаболического синдрома, сопровождающегося нарушением толерантности к глюкозе и ожирением. Нутриционная поддержка непосредственно после перенесенного приступа не обязательно должна ставить перед собой цель быстрой коррекции веса — это может оказаться слишком сильным стрессом для организма. Тем не менее адекватный рацион, который поможет пациенту выйти из критического состояния, может стать первым шагом на пути к нормализации индекса массы тела.
Лечебное питание при инфаркте миокарда должно способствовать:
- процессам регенерации в миокарде и максимально быстрому восстановлению его нормальной функциональности;
- коррекции нарушений метаболизма, как возникших вследствие инфаркта, так и приведших к нему;
- нормализации работы желудочно-кишечного тракта.
Компания Nestle представляет два продукта, которые соответствуют всем экспертным рекомендациям по нутриционной реабилитации кардиологических больных: Resource®Diabet Plus и Resource®Optimum.
Resource®Diabet Plus
Этот продукт создан специально для людей с нарушением толерантности к глюкозе. Для него характерен низкий гликемический индекс, а углеводный компонент на 90% служит изомальтулоза.
Пищевые волокна Prebio1+ и PHGG улучшают состояние кишечной стенки, а также способствуют замедлению пассажа пищи по кишечнику и, соответственно, темпа всасывания углеводов.
Пациент получает необходимые для построения нового клеточного материала аминокислоты с белком молочной сыворотки и казеином. Кроме того, сывороточный протеин повышает чувствительность клеток к инсулину и таким образом улучшает показатели гликемического профиля. Омега-3/Омега-6 жирные кислоты оказывают противовоспалительное действие и снижают риск микро- и макрососудистых осложнений.
В 200 мл смеси содержится 320 ккал, что вполне достаточно для поддержания ощущения сытости. Продукт может использоваться, в том числе, для зондового питания и полностью замещать рацион, если это необходимо.
Resource®Optimum
Ресурс Оптимум был создан для пациентов, которым необходимо поддержать иммунитет и нормализовать метаболические процессы после перенесенных операций и заболеваний, в том числе заболеваний кардиологического спектра. Дополнительное или исключительное питание данным продуктом помогает предотвратить потерю мышечной массы при длительном постельном режиме.
Казеин и белок молочной сыворотки в соотношении 1:1, входящие в состав смеси, полностью обеспечивают восстанавливающийся организм необходимыми аминокислотами. Пищевые волокна и живые лактобактерии стимулируют нормальную работу желудочно-кишечного тракта, а витамины группы B, фолиевая кислота, биотин и комплекс минералов благотворно действует на нервную и сосудистую системы.
Смесь может содержать от 1 до 1,5 ккал на 1 мл: при приготовлении ее легко адаптировать под питательные потребности пациента.
КАКИЕ ПРОДУКТЫ ЛЮБИТ СЕРДЦЕ — Центр сердечно-сосудистой хирургии «American Hospital»
А если подойти к выбору продуктов грамотно, то можно не только улучшить свое настроение и самочувствие, но и укрепить сердце.
Что нужно ограничить
«Прежде всего, необходимо ограничить употребление жирной пищи. Жирная еда пагубно сказывается на кровеносных сосудах – они теряют свою эластичность и на стенках образуются
Вся правда о холестерине
холестериновые бляшки. Очень вреден для сердца модифицированный растительный жир. Он составляет одну из главных причин возникновения сердечно-сосудистой недостаточности. Также людям, которые заботятся о своем здоровье, нужно исключить из рациона конфеты, пирожные, печенье и выпечку, содержащие опасные для сердца трансжиры», – говорит Анатолий Волошин.
Полезные продукты
Для хорошей работы сердца необходим комплексный
Овощной прикорм: баночки или свежие овощи?
набор микроэлементов, особенно калия. Их много в фруктах – бананах, свежих абрикосах, кураге, изюме, финиках, инжире.
Для сердца полезны практически все свежие фрукты. Поэтому летом нужно есть как можно больше яблок, груш, слив и всевозможных ягод. Кстати, все ягоды темного цвета (черника, ежевика, смородина) не только пополняют в организме витаминный запас и питают сердечную мышцу, но и увеличивают уровень гемоглобина в крови. Полезен для сердца и гранатовый сок. Но только свежеотжатый.
Кстати, все ягоды темного цвета (черника, ежевика, смородина) не только пополняют в организме витаминный запас и питают сердечную мышцу, но и увеличивают уровень гемоглобина в крови. Полезен для сердца и гранатовый сок. Но только свежеотжатый.
По полезности гранатовому соку не уступают обычная
8 рецептов идеального летнего завтрака
овсянка и орехи. В орехах содержатся необходимые человеческому организму жиры, а овсяная
каша богата незаменимой для сердца клетчаткой. Уникальной способностью растворять холестериновые бляшки обладает оливковое масло.
Регулярное употребление оливкового масла – хорошая профилактика инсультов и инфарктов. Оливковое масло способствует укреплению кровеносных сосудов и делает их более эластичными. А вот молоко и тяжелая пища тормозят пищеварительный процесс, что приводит к запорам и выбросу токсинов в кровь.
Не стоит забывать и о рыбе. Например, супербогатый полиненасыщенными жирными кислотами Омега-3 лосось может эффективно снизить артериальное давление.
Включите их в меню
Имбирь – стимулирует кровообращение даже в капиллярах, снимает спазмы при гипертонии и головных болях.
Чеснок – становится полезным для сердца, если его раздавить. Секрет в том, что травматическое воздействие на клетки чеснока запускает образование в них аллицина. Это вещество оказывает на кровеносные сосуды мощное стимулирующее действие и разжижает кровь.
Щавель – щавелевая кислота стимулирует сосудистый тонус и разжижает кровь.
Помидоры – томатный сок снижает артериальное и внутричерепное давление, поэтому его рекомендуется пить при гипертонии и глаукоме (сосудистом заболевании глаз).
Молодой картофель – в нем много калия, поэтому он оказывает стимулирующее действие на сердце и улучшает проводимость сердечной мышцы.
Авокадо – поможет снизить уровень холестерина в крови, источник бета-каротина и ликопина, которые положительно влияют на работу сердца.
Шпинат – содержит лютеин, фолиевую кислоту, калий. Снижают риск возникновения сердечно-сосудистых заболеваний примерно на 25%.
Соя– снижает уровень холестерина, природный источник белков.
Черный шоколад – улучшает общее состояние здоровья сердца, снижает «плохой» холестерин и кровяное давление, а также увеличивает приток крови к мозгу. Чем больше в шоколаде содержится какао, тем он полезнее.
Яблоки – снижают риск возникновения ишемической болезни сердца и других сердечно-сосудистых заболеваний. Яблоки богаты растворимой клетчаткой – пектином, который помогает снизить уровень холестерина, кроме того они источник витамина С и других антиоксидантов.
Тыква – помогает
Самомассаж — залог здоровья офисного работника
снизить кровяное давление, является источником клетчатки, бета-каротина, витамина С и калия. Больше читайте здесь: https://tsn.ua/ru/lady/zdorovye/zdorovyi-obraz-zhizni/kakie-produkty-lyubit-serdce.html
Больше читайте здесь: https://tsn.ua/ru/lady/zdorovye/zdorovyi-obraz-zhizni/kakie-produkty-lyubit-serdce.html
Рацион для сердца. Что есть и как готовить, чтобы избежать инфаркта | Питание и диеты | Кухня
Сердце – один из важнейших органов человека. На него ложится огромнейшая нагрузка, особенно в современных условиях, когда мы не слишком много двигаемся и очень часто употребляем фаст-фуд, который наносит вред сосудам. Неправильное питание приводит к повышению уровня холестерина в крови, образовавшиеся сосудистые бляшки мешают работе сердца.
Чтобы помочь организму, достаточно просто изменить свой рацион. Для диеты понадобятся такие продукты, которые выводят «плохой» холестерин, укрепляют сердечную мышцу, улучшают качество крови.Нужные сердцу элементы
Калий и магний. Первый обеспечивает нормальный сердечный ритм, второй – способствует расширению сосудов, питающих сердце кровью, насыщенной кислородом.Белок. Как известно, белок является строительным материалом для мышц, в том числе и для миокарда. Именно поэтому белок крайне важен в кардиотрофическом питании.
Именно поэтому белок крайне важен в кардиотрофическом питании.
Сложные углеводы. Это источник долгой энергии, которые к тому же не дадут вам набрать лишний вес. Здоровые углеводы содержатся в цельнозерновых продуктах, крупах и бобовых.
Витамины группы B. Особенно витамины В5 и B6 – они помогают предупредить атеросклероз, устраняют последствия стресса, а также витамин B3 – он стимулирует выработку «хорошего» холестерина.
Ненасыщенные жирные кислоты. В том числе Омега-3.
Витамин С содействует уменьшению уровня холестерина. Кроме того, он разжижает кровь и способствует снижению артериального давления.
Витамин Е укрепляет кровеносные сосуды, снижает вязкость крови, регулирует пульс. Особенно хорошо работает в паре с селеном.
Полезные продукты
- Сухофрукты
- Пряная зелень (петрушка, укроп, кинза)
- Листовые салаты
- Шпинат
- Капуста
- Брюссельская капуста
- Желтые и красные овощи и фрукты (тыква, помидоры, перец, сливы, персики)
- Злаки
- Зеленая фасоль
- Чечевица
- Говяжья печень
- Яйца
- Растительные масла (нерафинированные, не подвергавшиеся тепловой обработке, 1-2 ст.
 л. в день)
л. в день) - Орехи (ограничено, около 1 горсти в день)
- Жирная рыба (лосось, скумбрия, сельдь, пикша, не более 2-3 раз в неделю)
- Морепродукты (дикие, а не выращенные искусственно)
- Лук
- Чеснок
- Кислые фрукты и ягоды
- Яблоки
Нужно ограничить
Алкоголь. Нельзя пить его много, часто и регулярно, небольшие порции на праздники – не нанесут вреда.
Соль. Здоровая норма – 5 г соли в день.
Животные жиры.
Кофеиносодержащие напитки.
Креветки. Можно – дикие, мелкие. Крупные – обычно слишком жирные.
Блюда во фритюре.
Майонез, маргарин.
Копчености.
Методы приготовления
Наиболее полезно варить на пару или запекать. Подойдет также варка в воде, бланширование. Лучше отказаться от фритюра, а при жарке использовать минимальное количество масла.
Как сделать свой рацион более полезным для сердца
- Перестать есть бутерброды со сливочным маслом.
 Кладите сыр и колбасу на «голый» хлеб.
Кладите сыр и колбасу на «голый» хлеб. - Купите пищевой пульверизатор для растительного масла. Им вы сможете нанести на сковороду тонкий равномерный слой масла, так его будет уходить гораздо меньше на обжаривание.
- Сладкие джемы заменить на фруктовое пюре без сахара.
- Добавлять в блюда свежую зелень (посыпать супы, бутерброды, гарниры).
- Все гарниры делать только из полезных злаков.
- В выпечке заменить муку высшего сорта на муку грубого помола, добавлять в тесто ржаную муку, овсяную, гречневую.
- Каши и йогурты на завтрак посыпать семечками или дроблеными орехами.
- Все салаты посыпать кунжутом или дроблеными семенами.
- Перекусывать свежими овощами и фруктами.
Важно! Есть нужно понемногу, 4-5 раз в день. Нельзя наедаться на ночь, иначе на сердце ложится слишком большая нагрузка.
В продолжении: Продукты для сердца и сосудов →
Больница скорой медицинской помощи Новотроицка
Заведующий кардиологическим отделением
Яковлев Алексей Валерьевич
Инфаркт миокарда — заболевание, при котором вследствие закупорки коронарной артерии тромбом внезапно прекращается кровоснабжение участка сердечной мышцы (миокарда), что приводит к гибели клеток миокарда. Пациенты, перенесшие инфаркт миокарда, имеют высокий риск развития повторного инфаркта миокарда и высокий риск внезапной смерти — частого осложнения ишемической болезни сердца! Уменьшить угрозу развития этих событий возможно благодаря применению высокоэффективных лекарственных препаратов и проведению комплекса профилактических мероприятий.
Пациенты, перенесшие инфаркт миокарда, имеют высокий риск развития повторного инфаркта миокарда и высокий риск внезапной смерти — частого осложнения ишемической болезни сердца! Уменьшить угрозу развития этих событий возможно благодаря применению высокоэффективных лекарственных препаратов и проведению комплекса профилактических мероприятий.
Образ жизни пациента, перенесшего инфаркт миокарда.
Главным средством предупреждения прогрессирования атеросклероза артерий сердца и снижения риска повторного инфаркта миокарда остается решительная борьба против факторов риска атеросклероза. После перенесенного инфаркта значение этой борьбы для больного возрастают в десятки раз по сравнению с периодом до инфаркта. Отступать — значит катиться далее по проторенной дороге, навстречу повторному инфаркту. Это должен сразу же глубоко осознать каждый больной.
1.Отказ от курения. Категорически необходимо прекратить курение, поскольку для человека, перенесшего инфаркт, оно — орудие самоубийства. Если пациент перенес инфаркт миокарда, продолжение курения удваивает шансы повторного развития данного заболевания.
Если пациент перенес инфаркт миокарда, продолжение курения удваивает шансы повторного развития данного заболевания.
2. Диета. Принципиально важно наладить питание по типу антисклеротической диеты. Она предполагает исключение или значительное сокращение приема с пищей продуктов, содержащих холестерин или способствующих его избыточной продукции в организме и увеличение в рационе продуктов, снижающих продукцию в организме «плохого» холестерина и нормализующих уровни других жиров крови.
Продукты, прием которых необходимо исключить или ограничить: любой жир животных и птиц — подкожный, нутряной (на поверхности органов брюшной полости, и на сердце), на мясе, внутри самого мяса, курдючное и любое другое сало, а также продукты, содержащие подобные жиры: колбасы, сосиски, сардельки, готовые пельмени, мясные консервы, тушенка, магазинный фарш, печеночный или мясной паштет, копченые мясные продукты, костный и любой другой животный жир, твердые сорта маргарина. Необходимо исключить жирные молочные продукты: сливочное масло, сливки, сметану, сыры, жирные сорта творога, сырковые массы. Что касается молока, йогуртов, кефира, ряженки — их следует покупать либо с нулевым содержанием жира, либо 1-2-процентные. Также следует исключить продукты, содержащие большое количество холестерина: любую рыбную икру, яичный желток, субпродукты (печень, почки, мозги, печеночные паштеты), креветки, кальмары.
Что касается молока, йогуртов, кефира, ряженки — их следует покупать либо с нулевым содержанием жира, либо 1-2-процентные. Также следует исключить продукты, содержащие большое количество холестерина: любую рыбную икру, яичный желток, субпродукты (печень, почки, мозги, печеночные паштеты), креветки, кальмары.
В основной рацион необходимо включить растительные масла, поскольку они богаты антиатерогенными ненасыщенными жирами. В умеренных количествах их следует использовать для заправки салатов, добавлять к кашам. Животные жиры и растительные масла должны содержаться в пище в соотношении 1:1, т.е. примерно в равном количестве. Рыбий жир так же богат антиатерогенными ненасыщенными жирами. Предпочтение следует отдавать рыбе северных морей – скумбрия, сардины, тунец, лосось, макрель, сельдь и т.д. Полезны различные орехи, кроме очень жирных (кешью) или соленых. Овощи и фрукты необходимо потреблять в количестве от 400 г и более в сутки, не считая картофеля. Широко рекомендуются бобовые (горох, фасоль, чечевица и др. ), соевые продукты, различные крупы. Любые каши, хлеб и хлебные продукты, предпочтительно с отрубями и из муки грубого помола.
), соевые продукты, различные крупы. Любые каши, хлеб и хлебные продукты, предпочтительно с отрубями и из муки грубого помола.
Пищу следует готовить только на растительном масле или без масла в посуде со специальным покрытием, не требующим добавления жира, отдавая предпочтение блюдам, приготовленным на пару, отварным блюдам. Супы лучше готовить овощные, грибные. Бульоны — мясные, из птицы — нежелательны. Пользуйтесь реже майонезами, заменяя их нежирными йогуртами. В крайнем случае, выбирайте майонез на основе растительного масла.
Также обязательно необходимо резко ограничить до 2 гр. в сутки употребление поваренной соли (пищу недосаливать) и обогатить свой рацион продуктами, богатыми калием: курага и др. сухофрукты, печеный «в мундире» картофель.
3. Физические нагрузки. Риск смерти от ишемической болезни сердца у людей, ежедневно в течение 20 минут занимающихся физическими упражнениями легкой и средней интенсивности, на 30% ниже аналогичного показателя у лиц, ведущих малоподвижный образ жизни. Регулярные физические нагрузки способствуют улучшению кровоснабжения сердца за счет развития системы коллатералей – альтернативного кровоснабжения сердца в обход атеросклеротически пораженных артерий. Помимо этого, физические нагрузки активизируют ряд метаболических процессов, в том числе увеличивают содержание «полезного» холестерина, а также снижают уровень сахара в крови больных сахарным диабетом. Предпочтительными являются занятия плаванием и ходьбой. Степень физической активности для каждого больного в постинфарктном периоде устанавливается под контролем врача и должна четко и точно соблюдаться больным.
Регулярные физические нагрузки способствуют улучшению кровоснабжения сердца за счет развития системы коллатералей – альтернативного кровоснабжения сердца в обход атеросклеротически пораженных артерий. Помимо этого, физические нагрузки активизируют ряд метаболических процессов, в том числе увеличивают содержание «полезного» холестерина, а также снижают уровень сахара в крови больных сахарным диабетом. Предпочтительными являются занятия плаванием и ходьбой. Степень физической активности для каждого больного в постинфарктном периоде устанавливается под контролем врача и должна четко и точно соблюдаться больным.
4. Контроль уровня общего холестерина и его фракций в крови. Холестерин — наиболее значимый фактор, влияющий на вероятность развития повторного инфаркта миокарда. Уровень холестерина крови также является значимым фактором развития атеросклеротического поражения других сосудов – аорты, артерий нижних конечностей и брюшной полости. Желательным уровнем у больных, перенесших инфаркт миокарда, является уровень общего холестерина менее 3,4 ммоль/л.
5. Контроль уровня артериального давления. Необходимо регулярно (минимум 2 раза в день, утром и вечером) измерять артериальное давление. Повышенным считается давление 140/90 мм рт ст и выше, однако существуют группы пациентов, для которых для которых эта норма ниже. Целевой уровень АД, предпочтительный именно для Вас, установит Ваш лечащий врач. Повышение артериального давления сопровождается повышением риска развития осложнений ишемической болезни сердца, в частности инфаркта миокарда и инсульта. Важно понимать, что повышение артериального давления может субъективно не ощущаться и не сказываться на Вашем самочувствии, но это никоим образом не снижает риск развития сердечно-сосудистых осложнений, а даже повышает его. Поэтому, контроль уровня артериального давления – обязательная составляющая в жизни человека, страдающего ИБС, а тем более, перенесшего инфаркт миокарда.
6. Контроль массы тела. Избыточная масса тела приводит к увеличению нагрузки на сердце, повышению артериального давления, увеличивает риск развития сахарного диабета. При ожирении часто развиваются дистрофические изменения в мышце сердца. Сочетание очагов поражения миокарда, обусловленных нарушением жирового обмена, с очагами кардиосклероза после перенесенного инфаркта миокарда существенно снижает функциональные возможности сердца. Отсюда следует важный практический вывод: люди, страдающие ИБС и перенесшие инфаркт миокарда, обязательно должны следить за своей массой, не допускать прибавления в весе, при наличии ожирения — принимать интенсивно меры по снижению веса, прежде всего сочетание достаточной физической активности, которую определяет врач, и низкокалорийной диеты.
При ожирении часто развиваются дистрофические изменения в мышце сердца. Сочетание очагов поражения миокарда, обусловленных нарушением жирового обмена, с очагами кардиосклероза после перенесенного инфаркта миокарда существенно снижает функциональные возможности сердца. Отсюда следует важный практический вывод: люди, страдающие ИБС и перенесшие инфаркт миокарда, обязательно должны следить за своей массой, не допускать прибавления в весе, при наличии ожирения — принимать интенсивно меры по снижению веса, прежде всего сочетание достаточной физической активности, которую определяет врач, и низкокалорийной диеты.
7. Регулярный контроль уровня сахара в крови, особенно это касается лиц, страдающих сахарным диабетом. Развитие сахарного диабета или нарушенной толерантности к глюкозе сопровождается увеличением риска развития сердечно-сосудистых осложнений. С другой стороны, тщательный контроль уровня сахара крови сопровождается существенным снижением риска заболеваний сердца, включая повторный инфаркт миокарда. Это может быть достигнуто с помощью диетических мер, предусматривающих ограничение потребления легкоусвояемых углеводов, а также благодаря повышению физической активности, а в необходимых случаях – назначения сахароснижающего медикаментозного лечения. Для большинства больных приемлемым считается уровень сахара натощак менее 5,5 ммоль/л, гликозилированного гемоглобина – менее 7%.
Это может быть достигнуто с помощью диетических мер, предусматривающих ограничение потребления легкоусвояемых углеводов, а также благодаря повышению физической активности, а в необходимых случаях – назначения сахароснижающего медикаментозного лечения. Для большинства больных приемлемым считается уровень сахара натощак менее 5,5 ммоль/л, гликозилированного гемоглобина – менее 7%.
8. Рациональное трудоустройство больных постинфарктным кардиосклерозом, исключающее возможность значительной физической перегрузки и частых психоэмоциональных стрессов.
9. Прием лекарственных препаратов. Каждый, кто перенес инфаркт миокарда, должен привыкнуть к мысли, что всю дальнейшую жизнь он должен получать ежедневно медикаментозное лечение с использованием препаратов четырёх классов (при отсутствии противопоказаний):
Перечень данных лекарственных средств основан на научно доказанных фактах. Сегодня мы можем с уверенностью говорить, что все перечисленные группы достоверно уменьшают риск смерти и повторного инфаркта миокарда. Назначение лекарственной терапии – исключительная прерогатива врача, однако не стесняйтесь задавать вопросы, касающиеся Вашего здоровья и Вашего лечения. Уточните, назначены ли Вам препараты из всех этих четырёх групп. Так же врач может назначить Вам и другие дополнительные препараты при необходимости.
Заключение: Если Вы будете выполнять вышеизложенные рекомендации, то прогноз на ближайшие 10 лет коренным образом изменится в лучшую сторону. Вероятность смерти, инфаркта, инсульта, операции на сердце и других серьезных сердечно-сосудистых событий уменьшится на 40-60 % и даже более. Это почти что преодоление рока, изменение судьбы.
Не забывайте, что Ваше здоровье в ваших руках!
Секс после инфаркта.
Известно, что ИБС (ишемическая болезнь сердца) в целом и опаснейшее её проявление – инфаркт миокарда – значительно «помолодели». Огромное количество людей, едва перешагнув 40-летний рубеж, внезапно испытывают интенсивную давящую боль в грудной клетке и те, кто не погибает в первые часы, оказываются на больничной койке. Затем, как правило, следует реабилитация в кардиологическом санатории и начинается мучительный период адаптации к новому статусу «инфарктника». Ясно, что со многими радостями прежней жизни приходится распрощаться надолго, если не навсегда. Такие активные виды спорта и отдыха, как дайвинг, горные лыжи, тренажерный зал, парная баня с друзьями и т.п. перекочевывают в разряд воспоминаний. Многие испытывают определенные психологические трудности, возвращаясь в прежнюю обстановку, где случился сердечный приступ. Для некоторых – это собственная спальня.
В любом случае воспоминания о пережитой болезни и страх повторения этих ощущений надолго поселяются в душе перенесших острый инфаркт миокарда.
Сами пациенты или их супруги всегда задают вопрос: «Доктор, а что теперь делать нельзя и в течение какого срока?». Одни прямо спрашивают о допустимой сексуальной активности, другие стесняются и ждут, когда врач сам затронет эту тему. Часть людей решается экспериментировать с сексом на свой страх и риск. Есть и те, кто, перестраховываясь, необоснованно исключают этот вид физической активности из своей жизни. Как поступать правильно, если вы не получили от врача подробных инструкций на этот счет или постеснялись спросить?
Всё определяется тем, как вы переносите физические нагрузки: ведь половой акт — это нагрузка, и немалая. Поговорите со своим лечащим врачом. Он обладает информацией о величине инфаркта, объеме пострадавшего миокарда, произошедших осложнениях и поможет вам правильно пройти адаптационный период после выписки. Часто проблема человека, перенесшего инфаркт, заключается не в его физических возможностях, а в психологическом барьере — «психологической» импотенции, вызываемой страхом повторного приступа или внезапной смерти. Визит к кардиологу помогает преодолеть этот барьер.
Некоторые препараты, которые назначают после инфаркта миокарда, могут ослаблять или подавлять половое влечение, негативно влиять на половую функцию. Если вы с этим столкнулись, проконсультируйтесь у квалифицированного специалиста, который может изменить список принимаемых лекарств и таким образом помочь вам вернуться к нормальной половой жизни. Несмотря на то что во время полового акта сердце каждого из партнеров испытывает нагрузку, сравнимую с подъемом на несколько лестничных пролетов или быстрым бегом, многие люди нормально переносят ее уже через несколько недель после инфаркта миокарда. Тем не менее, есть общие принципы, о которых надо помнить, чтобы половой акт не закончился новым сердечным приступом. Во-первых, желательно, чтобы он происходил с привычным партнером, во-вторых, в привычной обстановке, а в-третьих, в таких позициях (особенно в первое время), при которых нагрузки минимальны.
Если, несмотря на соблюдение этих правил, человек жалуется на сердце, необходимо пройти полноценное обследование, включающее пробу с физической или фармакологической нагрузкой, для определения показаний к ангиографическому исследованию или изменению терапии.
Из личного опыта общения с пациентами, перенесшими острый инфаркт миокарда, должен поделиться следующим. Реакция на психологический стресс, которым является потенциально смертельная болезнь, иногда выливается в повышенное стремление к сексу, а определенные сосудорасширяющие препараты, назначаемые обычно после инфаркта, положительно влияют на эрекцию у мужчин. В любом случае следует соизмерять свои желания с изменившимися физическими возможностями.
Инфаркт миокарда | | Каневская ЦРБ
Сердечно-сосудистые заболевания являются главной причиной смерти населения в России и других развитых странах мира. В этой печальной статистике они опережают онкологические, инфекционные болезни, травмы и несчастные случаи (отравления, автомобильные аварии). Тяжелейшей сердечно-сосудистой патологией является ишемическая болезнь сердца (ИБС) и ее проявление – инфаркт миокарда. К сожалению, инфаркт миокарда перестал быть «болезнью пожилых». За последние 15-20 лет инфаркт миокарда значительно «помолодел» и нередко становится печальным уделом людей в возрасте от 30 до 50 лет.
Что такое инфаркт миокарда?
Инфаркт миокарда – заболевание, при котором из-за закупорки коронарной артерии полноценное кровоснабжение участка сердечной мышцы (миокарда) внезапно и резко прекращается, что ведет к выраженному недостатку кислорода (ишемии), питательных веществ и гибели клеток миокарда. Этот участок уже не может принимать участия в сердечных сокращениях, поэтому сердце не может обеспечить кровоток в организме. Кислородное голодание начинают испытывать все органы и ткани, что ведет к нарушению их функции. Основная причина инфаркта – повышенный уровень холестерина и некоторых липидов в крови. При избыточном поступлении с пищей холестерин начинает откладываться в стенках кровеносных сосудах, снабжающих миокард кровью, и способствовать закупорке их просвета. Если после инфаркта миокарда уровень холестерина остается выше нормы, риск повторных инфарктов сохраняется высоким.
Какие признаки ухудшения здоровья предшествуют инфаркту?
Острому инфаркту миокарда обычно предшествует стенокардия разной длительности течения, которая незадолго до развития инфаркта часто приобретает прогрессирующий характер: приступы ее учащаются, возрастает их продолжительность. Инфаркт миокарда и стенокардия по сути разные степени одного и того же заболевания – ишемической болезни сердца, а именно – атеросклероза, поражающего все сосуды, в том числе и коронарные артерии, по которым кровь доставляет кислород мышце сердца.
Каждому человеку важно знать типичные проявления стенокардии и инфаркта миокарда. Различают стенокардию напряжения, когда боли возникают при физической нагрузке (например, во время ходьбы) и прекращаются в состоянии покоя и стенокардия покоя, когда приступы возникают чаще ночью в условиях полного покоя. Начальные признаки инфаркта миокарда – ощущение сильного сдавления или боли за грудиной. Боль чаще всего сжимающая, давящая, раздирающая (чувство кола в груди). Характерна иррадиация боли в левое плечо, руку. Принятый нитроглицерин приносит лишь незначительное и кратковременное облегчение. Независимо от того, удалось ли снять боль полностью или частично, всем больным инфарктом миокарда показана экстренная госпитализация.
Какие факторы риска развития инфаркта миокарда можно считать основными?
Массовая распространенность атеросклероза является следствием нескольких факторов. Среди них на первое место надо поставитьнерациональное питание, перенасыщающее организм холестерином, животными жирами и рафинированными углеводами. Как показали исследования, холестерином богаты любые животные жиры, в том числе сало, сливочное масло, а также все продукты, содержащие так называемый скрытый жир, — молоко, жирный кефир, жирный творог, мясо, особенно жирных сортов, все мясные продукты и консервы, кремы пирожных и тортов, выпечка из сдобного теста. А это значит, что обильное питание из-за усиленного снабжения организма холестерином служит главной причиной развития атеросклероза.
Кроме того, переедание приводит к ожирению. Сейчас тучность – патология чрезвычайно распространенная, причем даже у детей и молодых. У таких людей с ранних лет страдает сердце, поскольку ему приходится работать с большой нагрузкой. При этом с большой массой пищи в организм поступает и больше пищевой соли, что способствует развитию артериальной гипертонии, которая в свою очередь усугубляет течение атеросклероза. Есть еще один фактор, пагубно действующий на стенку сосудов, способствуя формированию в них атеросклеротических бляшек. Это курение.
Какие методы профилактики атеросклероза и инфаркта миокарда можно порекомендовать?
Что касается профилактики атеросклероза, тот каждый кто ознакомился с факторами, способствующими его возникновению, знает, что делать. Правильно поступят те, кто резко сократит потребление животных жиров, выработает рациональное отношение к питанию. Следует употреблять нежирный творог, обезжиренный кефир. Больше надо включать в меню богатых клетчаткой овощей – капусту сырую и квашеную, свеклу, морковь. Клетчатка помогает выводить из организма излишки холестерина. При выявлении первых случаев повышения давления, для чего нужно регулярно, хотя бы раз в один — два месяца, измерять и, обратившись к врачу, принять необходимые меры, то приостановить развитие гипертонии вполне реально. Если определяется повышенный уровень холестерина, то прибегнув к диетическому и медикаментозному лечению, можно задержать и прогрессирование атеросклероза. Лечение инфаркта назначает только врач, а пациент и его родственники строго выполняют предписания.
Важнейшим профилактическим мероприятием является прекращение курения. Вредные вещества, находящиеся в дыме сигарет, способствуют развитию и прогрессированию атеросклероза, вызывают колебания артериального давления, сгущают кровь и провоцируют тромбозы. Опасность представляет так называемое пассивное курение, поэтому важно не только бросить курить, но и не находиться в помещениях, где разрешено курить, и в компании курящих лиц. Курение значительно снижает эффект от физических тренировок, поэтому желание достичь максимального эффекта от упражнений и вести активный образ жизни – еще один повод прекратить курить.
Если человеку уже выставлен диагноз ишемической болезни сердца и, например, стенокардии, разрешаются ли ему физические нагрузки?
Многие пациенты, имеющие ишемическую болезнь сердца и, тем более, перенесшие инфаркт миокарда, ошибочно полагают, что им противопоказаны физические нагрузки. На самом деле регулярные физические нагрузки необходимы и является составной частью реабилитации. Доказано, что риск смерти отИБС у людей, ежедневно в течение 20 минут занимающихся физическими упражнениями легкой и средней интенсивности, на 30% ниже, чем у лиц, ведущих малоподвижный образ жизни. Физические тренировки могут проводиться как в лечебно-профилактических учреждениях – поликлинике, кардиодиспансере, санатории под непосредственном наблюдением врача-специалиста по лечебной физкультуре, так и самостоятельно по индивидуальному плану и в строгом самоконтроле. В группу относительных противопоказаний относят возраст старше 70 лет, сложности психологического контакта с больным. К решению вопроса о возможности регулярных физических тренировок и их объема подходят особенно тщательно при наличии у больного стабильной стенокардии 4-й степени, выраженной сердечной недостаточности, пониженном артериальном давлении и отсутствии его прироста при физической нагрузке.
Считается, что алкогольные напитки расширяют сосуды и снижают давление. Можно ли употреблять алкоголь в «лечебных» дозах или он также под запретом?
Несмотря на то, что сразу после приема спиртных напитков происходит расширение кожных сосудов, через некоторое время сосуды сужаются, что ведет к подъему артериального давления, а следовательно, к увеличению нагрузки на миокард. Алкоголь даже в малых дозах плохо сочетается с лекарственными препаратами, изменяет их метаболизм, ослабляет действие и усиливает побочные эффекты, что может служить поводом к обращению к врачу и даже к госпитализации.
Как долго следует принимать лекарства, назначенные врачом?
Прием большинства препаратов, назначаемых врачом при выраженных явлениях ишемической болезни сердца, при стенокардии и, особенно, в постинфарктном периоде, должен продолжаться пожизненно. В клинических исследованиях современные препараты продемонстрировали важнейший эффект – увеличение продолжительности жизни больных на годы, конечно, только при условии тщательного соблюдения режима приема. Принимать медикаменты надо именно в тех дозах и так, как это назначил врач. Самостоятельное прекращение приема не допускается.
Какие рецепты из лечебных трав можно использовать в качестве «домашней фитотерапии»?
Никогда нельзя заниматься самолечением. Как вспомогательные средства можно использовать один из фиторецептов, но только после консультации врача.
* Одним из самых полезных является боярышник: одну столовую ложку плодов заварить в стакане кипятка в закрытой посуде, настоять в течение двух часов на водяной бане, не доводя до кипения, процедить, принимать по 3 столовых ложки 3-4 раза в день.
* Настой травы адониса весеннего регулирует деятельность сердца, расширяет коронарные артерии, нормализует сердечный ритм при тахикардии, уменьшает застойные явления, обладает успокаивающим действием: одну чайную ложку сухой травы залить стаканом кипятка, плотно накрыть, настоять 2 часа, процедить, принимать по одной столовой ложке 3 раза в день.
* Настой и настойка пустырника замедляет ритм сердца, увеличивает силу сердечных сокращений, уменьшает одышку, снижает артериальное давление, действует успокаивающе на центральную нервную систему, причем они сильнее настойки валерианы в 3-4 раза: две чайные ложки травы залить двумя стаканами кипяченой воды комнатной температуры, оставить на ночь, процедить, принимать по ¼ стакана 3-4 раза в день за 30 минут до еды.
Единственный путь, ведущий к здоровью каждого человека, — это изменение отношения к своему здоровью. Для этого нужно знать свой организм, желать быть здоровым и прикладывать к этому усилия. Иными словами, человек сам должен сделать выбор: здоровье или болезнь, он должен иметь четкую мотивацию на здоровье.
Кабинет мед. профилактики
ГБУЗ «Каневская ЦРБ»
Н.Ерохно
Что есть на завтрак? | Здоровье Столицы
Завтрак — важнейший прием пищи, который помогает зарядить нас энергией, подготовить организм к предстоящей нагрузке. Полноценный завтрак должен включать белковые, углеводные составляющие, полезные жиры, и ни в коем случае — кофе, бутерброды, в том числе фаст-фуд «на бегу».
Проснувшись утром, голодный человек должен активировать процессы метаболизма путем обеспечения организма энергетическими продуктами. От качества, состава завтрака, в целом, будет зависеть, насколько продуктивным окажется день.
Многие из нас пренебрегают утренним приемом пищи, из-за чего чувствуют себя уставшими, сонливыми. На обед же стараются съесть больше, чем нужно, тем самым растягивая стенки желудка, затрудняя процесс переваривания. Нередко можно заметить, как после обеда появляется сонливость. Все это происходит потому, что организму требуется много энергии для переработки большого объема пищи, из-за чего человеку не хватает сил на работу.
Важность завтрака заключается в том, что голодный не способен сосредоточиться на работе, он забывчив и неактивен. В свою очередь, утренний прием пищи помогает контролировать количество холестерина, глюкозы в кровеносном русле, что необходимо для предупреждения развития атеросклероза, сахарного диабета.
Многочисленные исследования показали — люди, которые ежедневно завтракают, значительно реже болеют, так как имеют более крепкую иммунную защиту.
С чего же должно начинаться утро? Первым делом человек должен выполнить ряд несложных упражнений, благодаря которым активируется кровоток, «просыпается» организм, и появляется аппетит. Для ускорения работы органов, а также стимуляции процесса выведения накопившихся токсинов, следует пить теплую воду в объеме 200-300 мл. По желанию с добавлением лимонного сока, меда.
Завтрак должен быть питательным, содержать легкую пищу. При употреблении жирных продуктов по утрам есть риск развития пищеварительной дисфункции.
Утренняя еда должна содержать углеводы (для обеспечения организма энергией) и белки («строительный материал» для клеток). Идеальным завтраком считается каша (пшеничная, овсянка). Она содержит достаточное количество витаминов, минералов, нормализует работу органов желудочно-кишечного тракта и облегчает очищение кишечника.
При отсутствии желания завтракать кашей, предпочтение можно отдать йогурту, мюслям с фруктами. Также не запрещается омлет, отварные яйца, сыр, овощной салат. Отличным источником белка являются творожные блюда, куриное мясо.
Что касается кофе, колбасных изделий, копченостей, сдобы, от них лучше отказаться. Они заполняют желудок, не принося пользы организму. Если кофе — неотъемлемая утренняя составляющая, тогда его лучше выпивать с добавлением молока и после еды.
Заметим, что завтрак у людей с повышенной физической нагрузкой, должен несколько отличаться. Тренировки и другие силовые нагрузки требуют расхода большого количества энергии, запасы которой должны пополняться. Питание должно быть сбалансированное, довольно калорийное, поэтому может содержать мясные, рыбные изделия, овощи.
Достаточное поступление белковых продуктов позволяет восстанавливать мышцы после нагрузки, а углеводы наполняют организм энергией.
Вот список продуктов, от которых все же рекомендуется отказаться в утреннее время:
- копчености, острые блюда;
- соленья;
- сдобные изделия, сладости;
- жареные, жирные продукты;
- завтраки, которые готовятся за пару минут (“быстрые” смеси каш с вкусовыми добавками, сладкие мюсли).
Отказ от утреннего приема пищи сопровождается повышением риска развития сахарного диабета, инфаркта миокарда, атеросклероза, ожирения, желчнокаменной болезни, различных расстройств метаболизма. Помните, что нарушения обмена веществ сопровождаются прибавлением массы тела, из-за чего формы тела становятся более объемными, что соответственно влияет как на физическую активность, так и психоэмоциональное состояние.
Острый инфаркт миокарда
Инфаркт миокарда – это заболевание, сопровождающееся некрозом одного или нескольких участков сердечной мышцы в результате острого нарушения кровотока в коронарных артериях, питающих миокард. Острый инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST являются разновидностями острого коронарного синдрома, который включает также нестабильную стенокардию.
Инфаркт миокарда – ведущая причина смертности в большинстве стран, в том числе в России. Своевременная госпитализация во многих случаях позволяет предотвратить необратимые повреждения сердечной мышцы, однако часто пациенты неправильно оценивают возникающие симптомы и пытаются справиться с ними самостоятельно, что приводит к позднему обращению к врачу. Поэтому при острой боли в груди или других тревожных симптомах необходимо как можно раньше проконсультироваться со специалистом.
Риск инфаркта миокарда повышается с возрастом – чаще заболевают люди старше 60 лет. Однако в последнее время увеличилось количество ранних инфарктов миокарда – у людей моложе 40 лет. Среди пациентов младше 70 лет преобладают мужчины, однако после 70 количество мужчин и женщин с инфарктом миокарда становится одинаковым. Это может быть связано с защищающим действием эстрогенов (женских половых гормонов), которые снижают вероятность атеросклероза – главного фактора риска развития сердечного приступа.
Прогноз инфаркта миокарда зависит от обширности поражения сердечной мышцы, наличия сопутствующих заболеваний, времени обращения за медицинской помощью и возраста пациента. Смертность при остром инфаркте миокарда достигает 30 %.
Синонимы русские
Сердечный приступ, ИМ.
Синонимы английские
Heart attack, acute myocardial infarction, MI, myocardial infarction.
Симптомы
Основным симптомом острого инфаркта миокарда является резкая боль в груди, которая чаще всего ощущается как резкое сдавливание. Она продолжается обычно дольше 15 минут и не купируется приемом нитроглицерина. Боль может распространяться на левое плечо, лопатку, шею, нижнюю челюсть, может сопровождаться холодным потом, тошнотой и рвотой, потерей сознания. В некоторых случаях боль имеет нетипичную локализацию – в животе, в позвоночнике, левой или даже правой руке.
Иногда инфаркту предшествуют неспецифические симптомы: в течение нескольких дней до сердечного приступа человек может ощущать слабость, недомогание, дискомфорт в области груди.
Инфаркт может не сопровождаться характерным болевым синдромом и проявляться лишь такими признаками, как одышка, учащенное сердцебиение, слабость, тошнота. Неявная симптоматика инфаркта миокарда особенно характерна для женщин.
Таким образом, основными симптомами острого инфаркта миокарда являются:
- боль в груди,
- одышка,
- холодный пот,
- чувство страха,
- потеря сознания,
- тошнота, рвота.
Общая информация о заболевании
Инфаркт миокарда развивается в результате нарушения кровоснабжения сердечной мышцы, что приводит к недостатку кислорода и питательных веществ и некрозу (омертвению) участка миокарда. Основной причиной нарушения кровотока в сосудах, питающих миокард, является атеросклероз коронарных артерий – отложение атеросклеротических бляшек, состоящих в основном из холестерина, на внутренней поверхности сосудов. Затем происходит разрастание соединительной ткани (склероз) стенки сосуда и формирование отложений кальция (кальциноз) с дальнейшей деформацией и сужением просвета сосуда вплоть до полной закупорки. Впоследствии в атеросклеротической бляшке может развиваться так называемое асептическое воспаление, которое при воздействии провоцирующих факторов (физической нагрузке, повышении артериального давления и др.) способно приводить к надрыву бляшки. В области повреждения скапливаются тромбоциты, выделяются биологически активные вещества, которые еще больше усиливают адгезию (слипание) форменных элементов крови, и в итоге образуется тромб, закупоривающий просвет коронарной артерии. Возникновению тромба также способствует повышенная свертываемость крови. В случае, если кровоток в сосудах не восстанавливается в ближайшие шесть часов, происходят необратимые изменения в тканях миокарда.
Редко инфаркт миокарда случается при резком спазме или тромбоэмболии патологически неизмененных коронарных артерий, однако это наблюдается лишь в 5 % случаев.
Чаще всего инфаркт миокарда локализуется в передней стенке левого желудочка, реже – в задней стенке левого желудочка и межжелудочковой перегородки. Инфаркт в области правого желудочка возникает редко. Выделяют трансмуральный и субэндокардиальный инфаркт миокарда. При трансмуральном патологические изменения затрагивают всю стенку сердца, при субэндокардиальном – от ? до ½ толщины стенки. Существует также деление на инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST. Наличие изменений сегмента S-T на электрокардиограмме позволяет заподозрить полную закупорку коронарной артерии и обширное повреждение миокарда с более высоким риском развития необратимого некроза тканей. Подъем сегмента S-T не наблюдается при частичной закупорке артерии – это может говорить об инфаркте миокарда без подъема сегмента S-T или нестабильной стенокардии. Однако лишь при инфаркте миокарда изменяется активность кардиальных энзимов.
При нарушении кровоснабжения миокарда гибель клеток начинается, прежде всего, в области эндокарда, а затем зона повреждения распространяется по направлению к перикарду. Обширность поражения зависит от степени закупорки артерии, ее длительности, системы коллатерального кровообращения.
Некроз в тканях сердечной мышцы вызывает острую боль. Обширное повреждение миокарда может приводить к нарушению сократительной функции сердца, что проявляется острой левожелудочковой недостаточностью с развитием отека легких и кардиогенного шока. Кардиогенный шок, в свою очередь, усугубляет течение инфаркта миокарда за счет ухудшения коронарного кровообращения. В результате возникают тяжелые нарушения ритма сердца, в том числе фибрилляция предсердий.
Трансмуральный инфаркт в некоторых случаях может приводить к разрыву стенки сердца или к аневризме – локальному истончению и выпячиванию участка миокарда.
Кто в группе риска?
Основной причиной развития инфаркта миокарда (до 90 % всех случаев) является атеросклероз. Поэтому факторы риска развития атеросклероза увеличивают и вероятность развития сердечного приступа. В группу риска входят:
- мужчины старше 45 лет и женщины старше 65 лет,
- страдающие ожирением, дислипидемией, артериальной гипертензией, сахарным диабетом,
- люди, родственники которых страдают сердечно-сосудистыми заболеваниями и/или перенесли инфаркт миокарда,
- курильщики,
- ведущие малоподвижный образ жизни,
- употребляющие наркотики (кокаин, амфетамины могут спровоцировать спазм коронарных артерий),
- испытывающие сильный стресс.
Диагностика
Острый инфаркт миокарда во многих случаях протекает малосимптомно или атипично, что затрудняет его диагностику. Существует ряд заболеваний, проявления которых зачастую могут быть схожи с проявлениями сердечного приступа: аневризма аорты, стенокардия, заболевания печени и желчевыводящих путей, депрессия, эзофагит и другие. Поэтому при подозрении на инфаркт миокарда необходимо провести ряд лабораторных и инструментальных исследований, позволяющих отличить инфаркт миокарда от другой патологии и выявить обширность и локализацию повреждения, продолжительность ишемии, постинфарктные осложнения. Кроме того, важно распознать признаки сопутствующих заболеваний: патологии почек и дыхательной системы, сахарного диабета, анемии. Все это определяет дальнейшую схему лечения и прогноз заболевания.
Лабораторная диагностика
- Общий анализ крови. При остром инфаркте миокарда может наблюдаться лейкоцитоз. Количество лейкоцитов увеличивается со второго часа после возникновения нарушений кровообращения и достигает пика на 2-4-е сутки. Важно обратить внимание и на количество эритроцитов, так как анемия усугубляет кислородное голодание сердечной мышцы.
- Лейкоцитарная формула. Возможен лейкоцитоз со сдвигом лейкоцитарной формулы влево и анэозинофилией.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ свидетельствует об остром воспалительном процессе.
- Тропонин I (количественно) – белок, который участвует в мышечном сокращении. При сердечном приступе его уровень обычно повышается начиная с 4-6-го часа, максимум на 2-е сутки и нормализуется в течение 6-8 дней от начала заболевания.
- Миоглобин. Это белок, который содержится в мышечной ткани, в том числе в миокарде. При инфаркте миокарда уровень миоглобина увеличивается в течение 4-6 часов.
- Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ). При инфаркте миокарда уровень этих ферментов является показателем обширности повреждения сердечной мышцы.
- Креатинкиназа MB. Увеличение ее концентрации специфично для повреждения сердечной мышцы. Ее уровень возрастает с первых часов и сохраняется повышенным в течение 2-3 суток.
- Лактатдегидрогеназа (ЛДГ) общая – фермент, который содержится практически во всех клетках организма и участвует в утилизации глюкозы. Уровень ЛДГ повышается при инфаркте миокарда, патологии печени, крови, почек. При инфаркте миокарда остается повышенным в течение 10-14 дней.
- Лактатдегидрогеназа 1, 2 (ЛДГ, 1, 2 фракции). Формы фермента лактатдегидрогеназы, которые содержатся в основном в клетках сердца, коркового вещества почек, печени. Эти показатели могут быть использованы для оценки обширности поражения при инфаркте миокарда.
- Антитромбин III. Синтезируется в клетках эндотелия сосудов и клетках печени, участвует в инактивации ряда факторов свертывания крови. Уменьшение количества антитромбина III говорит о повышенном риске тромбоза. Понижен его уровень при тромбоэмболии, атеросклерозе.
- Волчаночный антикоагулянт, скрининговый тест (LA1). Волчаночный антикоагулянт представляет собой комплекс антител против фосфолипидов. Их наличие может свидетельствовать об аутоиммунных заболеваниях, а также является признаком повышенного риска тромбообразования.
- Протромбиновый индекс (ПИ), международное нормализованное отношение – МНО). Анализ используется для оценки внешнего пути свертывания крови и активности I, II, V, VII, X факторов свертывания. Гиперкоагуляция увеличивает риск образования тромбов. При инфаркте миокарда протромбиновый индекс может быть повышен.
- Гликированный гемоглобин (HbA 1c, гликозилированный гемоглобин, гликогемоглобин). Образуется при присоединении глюкозы к гемоглобину. Данный показатель позволяет оценить количество глюкозы в крови на протяжении последних 120 дней – это средняя продолжительность жизни эритроцита. Высокий уровень гликированного гемоглобина говорит о высокой концентрации глюкозы за последние три месяца и свидетельствует о большой вероятности осложнений сахарного диабета, который, в свою очередь, увеличивает риск инфаркта миокарда. Тест на гликированный гемоглобин используется для оценки эффективности лечения и прогноза инфаркта миокарда у пациентов с сахарным диабетом.
- Глюкоза в плазме. Также используется для диагностики сахарного диабета.
- Железо в сыворотке. Железо входит в состав цитохромов и участвует в клеточном дыхании. При инфаркте миокарда уровень железа может быть повышен.
- Электролиты сыворотки. При остром инфаркте миокарда может меняться уровень натрия, калия, магния, кальция, хлора. Однако это происходит не всегда, при неосложненном течении инфаркта миокарда уровень электролитов может быть не изменен.
- Мочевая кислота в сыворотке. При нарушении кровоснабжения миокарда происходит некроз клеток сердечной мышцы с распадом органических веществ и выделением продуктов распада, в том числе мочевой кислоты. Это, в свою очередь, провоцирует развитие воспаления в зоне повреждения миокарда. Таким образом, уровень мочевой кислоты при обширном инфаркте миокарда может быть повышен.
- С-реактивный белок, количественно. При инфаркте миокарда бывает повышен за счет воспалительной реакции.
- Триглицериды. Образуются в кишечнике из жиров пищи. Депонируются в жировой ткани и расходуются клетками по мере необходимости для получения энергии. Повышенный уровень триглицеридов может свидетельствовать о высоком риске атеросклероза.
- Холестерол общий. Это соединения, которые участвуют в формировании атеросклеротических бляшек. Его концентрация может быть увеличена при инфаркте миокарда, возникшем в результате атеросклероза коронарных артерий.
- Холестерол – липопротеины высокой плотности (ЛПВП) – фракция общего холестерина, которая препятствует формированию атеросклеротических бляшек.
- Холестерол – липопротеины низкой плотности (ЛПНП) – фракция холестерола, участвующая в формировании атеросклеротических бляшек.
- Холестерол – липопротеины очень низкой плотности (ЛПОНП). Это липопротеины, которые образуются в печени. Являются переносчиками фосфолипидов, триглицеридов, холестерола. При попадании из печени в кровь подвергаются химическим превращениям с образованием липопротеинов низкой плотности
- Коэффициент атерогенности. Это соотношение «вредных» (ЛПНП, ЛПОНП, триглицеридов) и «полезных» липопротеинов (ЛПВП). Повышение коэффициента атерогенности говорит о высоком риске развития атеросклероза.
Другие методы исследования
- Электрокадиография (ЭКГ). Позволяет подтвердить диагноз «инфаркт миокарда», определить локализацию и степень повреждения сердечной мышцы, выявить признаки нарушения сердечного ритма.
- Рентгенография органов грудной клетки. Используется для выявления аневризмы сердца.
- Ультразвуковое исследование сердца. Позволяет выявить участок поражения миокарда, оценить сократительную способность сердца.
Лечение
Терапия назначается индивидуально в зависимости от возраста пациента, тяжести состояния и обширности поражения сердечной мышцы. Огромное значение имеет восстановление кровоснабжения миокарда в течение первых 12 часов после появления первых признаков инфаркта миокарда. Это может предотвратить или уменьшить степень некроза тканей. Основными направлениями терапии при остром инфаркте миокарда являются купирование болевого синдрома, тромболитическая и антикоагулянтная терапия, снижение нагрузки на миокард, предупреждение и лечение возникших осложнений.
Профилактика
Здоровое питание с низким содержанием насыщенных жиров и большим количеством овощей и фруктов.
Достаточная физическая активность.
Отказ от алкоголя и курения.
Своевременное прохождение профилактических медицинских осмотров для выявления заболеваний, повышающих риск развития инфаркта миокарда.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Тропонин I (количественно)
- Миоглобин
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Антитромбин III
- Волчаночный антикоагулянт, скрининговый тест (LA1)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Гликированный гемоглобин (HbA 1c)
- Глюкоза в плазме
- Железо в сыворотке
- Калий, натрий, хлор в сыворотке
- Креатинкиназа MB
- Лактатдегидрогеназа (ЛДГ) общая
- Мочевая кислота в сыворотке
- С-реактивный белок, количественно
- Триглицериды
- Холестерол общий
- Холестерол – липопротеины высокой плотности (ЛПВП)
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Холестерол – липопротеины очень низкой плотности (ЛПОНП)
- Коэффициент атерогенности
- Лабораторная диагностика острого коронарного синдрома и инфаркта миокарда (оптимальный)
- Лабораторная диагностика острого коронарного синдрома и инфаркта миокарда (минимальный)
- Лабораторное обследование сердца и сосудов
Здоровое питание после сердечного приступа
Здоровое питание может помочь вам выздороветь и снизить риск возникновения проблем с сердцем.
2 мин чтения
Heart Foundation признает, что здоровое питание не зависит от одного вида пищи или питательных веществ для поддержания здоровья сердца. Образцы здорового питания для сердца основаны на сочетании продуктов, выбираемых регулярно с течением времени. Эта оптимальная комбинация изложена в Принципах здорового питания для сердца Heart Foundation и включает овощи, фрукты, цельнозерновые продукты, полезные белки и жиры и ограниченное количество соли.Этот стиль питания отличается низким содержанием насыщенных и трансжиров, соли и добавленного сахара и богат ненасыщенными жирами, а также цельнозерновыми продуктами, клетчаткой и антиоксидантами.
Heart Foundation рекомендует людям с существующими сердечными заболеваниями, в том числе выздоравливающим после сердечного приступа, следовать Принципам здорового питания для сердца с некоторыми ключевыми изменениями:
Выбирайте обезжиренное и неароматизированное молоко, йогурт и сыр
Употребляйте менее семи яиц в неделю
- Включите в день 2-3 грамма растительных стеролов из обогащенных пищевых продуктов (особые сорта маргарина, молока, йогурта и сухих завтраков), чтобы помочь снизить уровень холестерина ЛПНП
Если вы употребляете красное мясо (например, говядину, свинину, телятину и баранину) — ешьте не более 350 г в неделю.
Употребление здоровой пищи может помочь вам выздороветь и снизить риск возникновения проблем с сердцем. Сбалансированная диета, полезная для сердца, может снизить риск сердечно-сосудистых заболеваний (ССЗ) и смертность, а также факторы риска ССЗ, такие как высокое кровяное давление и высокий уровень холестерина.
Рекомендации Американской кардиологической ассоциации по диете и образу жизни
Здоровое питание и образ жизни — ваше лучшее оружие в борьбе с сердечно-сосудистыми заболеваниями. Это не так сложно, как вы думаете! Помните, что имеет значение общая картина вашего выбора.Сделайте следующие простые шаги частью своей жизни для долгосрочной пользы для вашего здоровья и вашего сердца.
Используйте как минимум столько калорий, сколько потребляете.
- Начните с того, что узнайте, сколько калорий вам нужно есть и пить, чтобы поддерживать свой вес. Информация о питании и калориях на этикетках продуктов питания обычно основана на диете в 2000 калорий в день. Вам может потребоваться меньше или больше калорий в зависимости от нескольких факторов, включая возраст, пол и уровень физической активности.
- Если вы пытаетесь не набирать вес, не ешьте больше калорий, чем вы знаете, что можете сжечь каждый день.
- Увеличьте количество и интенсивность физической активности, чтобы сжигать больше калорий.
- Стремитесь уделять не менее 150 минут умеренной физической активности или 75 минут интенсивной физической активности (или равное сочетание того и другого) каждую неделю.
Регулярная физическая активность может помочь вам поддерживать свой вес, удерживать вес, который вы теряете, и помочь вам достичь физической и сердечно-сосудистой системы. Если сложно запланировать регулярные занятия спортом, поищите способы включить короткие периоды активности в свой распорядок дня, например, припарковаться подальше и подняться по лестнице вместо лифта.В идеале ваша активность должна быть распределена в течение недели.
Ешьте разнообразные питательные продукты из всех пищевых групп.
Вы можете есть много еды, но ваше тело может не получать питательные вещества, необходимые для здоровья. Продукты, богатые питательными веществами, содержат минералы, белок, цельнозерновые и другие питательные вещества, но содержат меньше калорий. Они могут помочь вам контролировать свой вес, уровень холестерина и артериальное давление.
Придерживайтесь в целом здоровой диеты, в которой особое внимание уделяется:Ограничьте потребление насыщенных жиров, трансжиров, натрия, красного мяса, сладостей и сахаросодержащих напитков.Если вы решите есть красное мясо, сравните этикетки и выберите самые нежирные из доступных нарезок.
Одной из диет, соответствующих этой схеме, является план питания DASH (диетические подходы к остановке гипертонии). Большинство моделей здорового питания можно адаптировать в зависимости от потребностей в калориях, а также личных и культурных предпочтений в еде.
Ешьте меньше продуктов с низким содержанием питательных веществ.
Правильное количество калорий, которое нужно есть каждый день, зависит от вашего возраста и уровня физической активности, а также от того, пытаетесь ли вы набрать, сбросить или сохранить вес.Вы могли бы использовать свое ежедневное количество калорий на нескольких высококалорийных продуктах и напитках, но вы, вероятно, не получите питательных веществ, необходимых вашему организму для здоровья. Ограничьте потребление продуктов и напитков с высоким содержанием калорий, но с низким содержанием питательных веществ. Также ограничьте количество потребляемых насыщенных жиров, транс-жиров и натрия. Внимательно читайте этикетки с информацией о питании — на панели «Сведения о питании» указано количество полезных и нездоровых питательных веществ в еде или напитке.
Выбирая пищу каждый день, основывайте свой рацион на следующих рекомендациях:
- Ешьте разнообразные свежие, замороженные и консервированные овощи и фрукты без высококалорийных соусов, соли и сахара.Замените калорийные продукты фруктами и овощами.
- Для большинства порций зерна выбирайте цельнозерновые, богатые клетчаткой.
- Выберите птицу и рыбу без кожи и приготовьте их здоровым способом без добавления насыщенных жиров и транс-жиров . Если вы решите есть мясо, выбирайте самые нежирные из доступных нарезок и готовьте их полезными и вкусными способами.
- Ешьте разнообразную рыбу не реже двух раз в неделю, особенно рыбу, содержащую омега-3 жирные кислоты (например, лосось, форель и сельдь).
- Выбирайте обезжиренные (обезжиренные) и нежирные (1%) молочные продукты.
- Избегайте продуктов, содержащих частично гидрогенизированные растительные масла, чтобы уменьшить количество трансжиров в вашем рационе.
- Ограничьте количество насыщенных жиров и транс-жиров и замените их более качественными жирами, мононенасыщенными и полиненасыщенными. Если вам нужно снизить уровень холестерина в крови, уменьшите количество насыщенных жиров не более чем до 5–6 процентов от общего количества калорий. Для человека, потребляющего 2000 калорий в день, это примерно 13 граммов насыщенных жиров.
- Сократите потребление напитков и продуктов с добавлением сахара.
- Выбирайте продукты с меньшим содержанием натрия и готовьте продукты с низким содержанием соли или без нее. Чтобы снизить кровяное давление, старайтесь съедать не более 2300 миллиграммов натрия в день. Желательно снизить суточную дозу до 1500 мг, потому что это может еще больше снизить артериальное давление. Если вы не можете достичь этих целей прямо сейчас, даже снижение потребления натрия на 1000 мг в день может улучшить кровяное давление.
- Если вы употребляете алкоголь, пейте умеренно.Это означает, что вы не должны больше одной порции в день, если вы женщина, и не больше двух порций в день, если вы мужчина.
- Соблюдайте рекомендации Американской кардиологической ассоциации, когда едите вне дома, и следите за размером порций.
Живой без табака
Не курите, не используйте вейп, табак или никотиновые продукты — и избегайте пассивного курения или паров.
Узнайте больше о том, как бросить курить.
Для доп. Информации:
предотвращение сердечного приступа — NHS
Здоровое питание
Нездоровая диета с высоким содержанием жиров усугубит затвердение артерий (атеросклероз) и увеличит риск сердечного приступа.
Если вы продолжаете есть продукты с высоким содержанием жиров, в артериях образуется больше жировых бляшек. Это потому, что жирная пища содержит нездоровый холестерин.
Существует 2 основных типа холестерина:
- липопротеин низкой плотности (ЛПНП) — в основном состоит из жира и небольшого количества белка; этот тип холестерина может блокировать ваши артерии, поэтому его часто называют «плохим холестерином».
- липопротеин высокой плотности (ЛПВП) — в основном состоит из белка и небольшого количества жира; этот тип холестерина может уменьшить отложения в артериях, поэтому его часто называют «хорошим холестерином».
Также есть 2 типа жиров — насыщенные и ненасыщенные.Избегайте продуктов с высоким содержанием насыщенных жиров, поскольку они повышают уровень холестерина ЛПНП в крови.
К продуктам с высоким содержанием насыщенных жиров относятся:
- пирожки
- жареные блюда
- Сосиски и куски мяса жирные
- масло сливочное
- топленое масло (масло, часто используемое в индийской кулинарии)
- сало
- крем
- сыр твердый
- торты и печенье
- продуктов, содержащих кокосовое или пальмовое масло
Стремитесь придерживаться средиземноморской диеты.Это означает, что нужно есть больше хлеба, фруктов, овощей и рыбы и меньше мяса.
Заменить масло и сыр продуктами на основе растительного и растительного масла, такими как оливковое масло.
Жирная рыба, такая как сельдь, сардины и лосось, может входить в состав средиземноморской диеты, но нет необходимости есть эту рыбу специально, чтобы предотвратить повторный сердечный приступ.
Кроме того, не было обнаружено, что прием добавок омега-3 жирных кислот или употребление в пищу продуктов, обогащенных жирными кислотами омега-3, помогает предотвратить повторный сердечный приступ.
Никогда не принимайте пищевые добавки без предварительной консультации с терапевтом. Некоторые добавки, такие как бета-каротин, потенциально вредны.
Узнайте больше об изменении диеты после сердечного приступа.
Курение
Курение является основным фактором риска сердечного приступа, поскольку вызывает атеросклероз и повышает кровяное давление.
Врач общей практики может направить вас в местную Службу по прекращению курения NHS, которая предоставит поддержку и посоветует, как лучше всего бросить курить.
Вы также можете позвонить на горячую линию NHS для некурящих по номеру 0300 123 1044 (только в Англии, с понедельника по пятницу с 9 до 20 часов и в субботу и воскресенье с 11 до 16 часов). Специально обученный персонал службы поддержки предлагает бесплатные советы экспертов и поддержку.
Если вы твердо намерены бросить курить, но не хотите, чтобы вас направили в службу по отказу от курения, терапевт должен иметь возможность назначить лечение, чтобы помочь с симптомами отмены, которые могут у вас возникнуть.
Узнайте о советах по самопомощи, чтобы бросить курить.
Высокое кровяное давление
Постоянное высокое кровяное давление (гипертония) может вызвать дополнительную нагрузку на ваши артерии и сердце, увеличивая риск сердечного приступа.
Высокое кровяное давление часто можно снизить, придерживаясь здоровой диеты, уменьшая потребление алкоголя, поддерживая здоровый вес и регулярно выполняя физические упражнения.
Диета и высокое кровяное давление
Рекомендации по правильному и сбалансированному питанию также применимы, если у вас высокое кровяное давление.Кроме того, сократите количество соли в пище.
Соль повышает кровяное давление. Чем больше соли вы едите, тем выше кровяное давление. Вы должны стремиться съедать менее 6 г соли в день (2,4 г натрия) — это примерно 1 чайная ложка.
Узнайте, как сократить потребление соли.
Было доказано, что диета с низким содержанием жиров, включающая большое количество клетчатки, например цельнозерновой рис, хлеб, макароны и много фруктов и овощей, помогает снизить кровяное давление. Фрукты и овощи также содержат жизненно важные витамины и минералы и помогают поддерживать здоровье вашего тела.
Вы должны стремиться съедать 5 порций фруктов и овощей каждый день.
Узнайте больше о получении 5 A Day.
Спирт
Если вы употребляете алкоголь, не превышайте рекомендуемые пределы:
- Мужчинам и женщинам рекомендуется не употреблять регулярно более 14 единиц алкоголя в неделю
- распределите потребление алкоголя на 3 или более дней, если вы регулярно пьете до 14 единиц в неделю
14 единиц эквивалентны 6 пинтам пива средней крепости или 10 маленьким бокалам вина низкой крепости.
Узнайте больше об алкогольных установках.
Регулярное превышение рекомендованных лимитов алкоголя повышает кровяное давление и уровень холестерина, увеличивая риск сердечного приступа.
Избегайте пьянства, то есть употребления большого количества алкоголя за короткий промежуток времени или выпивки, чтобы напиться.
Пьянство может вызвать внезапное и сильное повышение артериального давления, что может быть потенциально опасным.
Исследование показало, что люди, которые перенесли сердечный приступ и продолжают злоупотреблять алкоголем, в два раза чаще умирают от серьезного заболевания, такого как другой сердечный приступ или инсульт, по сравнению с людьми, которые умерли употребляют алкоголь после сердечного приступа.
Найдите советы по сокращению употребления алкоголя.
Обратитесь к терапевту, если вам трудно уменьшить потребление алкоголя. Консультации и лекарства могут помочь вам снизить потребление алкоголя.
Узнайте больше об алкогольной поддержке.
Масса
Избыточный вес заставляет сердце работать сильнее, чтобы перекачивать кровь по телу, что может повысить кровяное давление. Воспользуйтесь калькулятором здорового веса ИМТ, чтобы узнать, соответствует ли ваш вес вашему росту.
Если вам действительно нужно похудеть, помните, что потеря всего нескольких килограммов положительно повлияет на ваше кровяное давление и здоровье.
Узнайте больше о том, как начать худеть.
Упражнение
Активный образ жизни и регулярные упражнения снижают кровяное давление, поддерживая сердце и кровеносные сосуды в хорошем состоянии. Регулярные упражнения также могут помочь вам похудеть, что поможет снизить кровяное давление.
Рекомендуются занятия с низким уровнем воздействия, такие как ходьба, плавание и езда на велосипеде.Более напряженные занятия, например, игра в футбол и сквош, могут вам не подходить. Проконсультируйтесь с лечащим врачом.
Узнайте больше о преимуществах ходьбы и плавания для фитнеса и о том, как начать ездить на велосипеде.
% PDF-1.3 2 0 obj > эндобдж 7 0 объект [ 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 278 333 474 556 556 889 722 238 333 333 389 584 278 333 278 278 556 556 556 556 556 556 556 556 556 556 333 333 584 584 584 611 975 722 722 722 722 667 611 778 722 278 556 722 611 833 722 778 667778722 667 611 722 667 944 667 667 611 333 278 333 584 556 333 556 611 556 611 556 333 611 611 278 278 556 278 889 611 611 611 611 389 556 333 611 556 778 556 556 500 389 280 389 584 750 556750 278 556 500 1000 556 556 333 1000 667 333 1000 750 611 750 750 278 278 500 500 350 556 1000 333 1000 556 333 944 750 500 667 278 333 556 556 556 556 280 556 333 737 370 556 584 333 737 552 400 549 333 333 333 576 556 278 333 333 365 556 834 834 834 611 722 722 722 722 722 722 1000 722 667 667 667 667 278 278 278 278 722 722 778 778 778 778 778 584 778 722 722 722 722 667 667 611 556 556 556 556 556 556 889 556 556 556 556 556 278 278 278 278 611 611 611 611 611 611 611 549 611 611 611 611 611 556 611 556 ] эндобдж 9 0 объект [ 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 278 278 355 556 556 889 667 191 333 333 389 584 278 333 278 278 556 556 556 556 556 556 556 556 556 556 278 278 584 584 584 556 1015 667 667 722 722 667 611 778722 278 500 667 556 833 722 778 667778722 667 611 722 667 944 667 667 611 278 278 278 469 556 333 556 556 500 556 556 278 556 556 222 222 500 222 833 556 556 556 556 333 500 278 556 500 722 500 500 500 334 260 334 584 750 556750 222 556 333 1000 556 556 333 1000 667 333 1000 750 611 750 750 222 222 333 333 350 556 1000 333 1000 500 333 944 750 500 667 278 333 556 556 556 556 260 556 333 737 370 556 584 333 737 552 400 549 333 333 333 576 537 278 333 333 365 556 834 834 834 611 667 667 667 667 667 667 1000 722 667 667 667 667 278 278 278 278 722 722 778 778 778 778 778 584 778 722 722 722 722 667 667 611 556 556 556 556 556 556 889 500 556 556 556 556 278 278 278 278 556 556 556 556 556 556 556 549 611 556 556 556 556 500 556 500 ] эндобдж 11 0 объект [ 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 750 278 278 355 556 556 889 667 191 333 333 389 584 278 333 278 278 556 556 556 556 556 556 556 556 556 556 278 278 584 584 584 556 1015 667 667 722 722 667 611 778722 278 500 667 556 833 722 778 667778722 667 611 722 667 944 667 667 611 278 278 278 469 556 333 556 556 500 556 556 278 556 556 222 222 500 222 833 556 556 556 556 333 500 278 556 500 722 500 500 500 334 260 334 584 750 556750 222 556 333 1000 556 556 333 1000 667 333 1000 750 611 750 750 222 222 333 333 350 556 1000 333 1000 500 333 944 750 500 667 278 333 556 556 556 556 260 556 333 737 370 556 584 333 737 552 400 549 333 333 333 576 537 278 333 333 365 556 834 834 834 611 667 667 667 667 667 667 1000 722 667 667 667 667 278 278 278 278 722 722 778 778 778 778 778 584 778 722 722 722 722 667 667 611 556 556 556 556 556 556 889 500 556 556 556 556 278 278 278 278 556 556 556 556 556 556 556 549 611 556 556 556 556 500 556 500 ] эндобдж 13 0 объект [ 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 778 250 333 408 500 500 833 778 180 333 333 500 564 250 333250 278 500 500 500 500 500 500 500 500 500 500 278 278 564 564 564 444 921 722 667 667 722 611 556 722 722 333 389 722 611 889 722 722 556 722 667 556 611 722 722 944 722 722 611 333 278 333 469 500 333 444 500 444 500 444 333 500 500 278 278 500 278 778 500 500 500500 333 389 278 500 500 722 500 500 444 480 200 480 541 778 500 778 333 500 444 1000 500 500 333 1000 556 333 889 778 611 778 778 333 333 444 444 350 500 1000 333 980 389 333 722 778 444 722 250 333 500 500 500 500 200 500 33 3760 276 500 564 333 760 500 400 549 300 300 333 576 453250 333 300 310 500 750 750 750 444 722 722 722 722 722 722 889 667 611 611 611 611 333 333 333 333 722 722 722 722 722 722 722 564 722 722 722 722 722 722 556 500 444 444 444 444 444 444 667 444 444 444 444 444 278 278 278 278 500 500 500 500 500 500 500 549 500 500 500 500 500 500 500 500 ] эндобдж 15 0 объект > поток x ڥ Yr۸Sc #? l’z ‘ޮ DL’DBjz> j (@] ŋK6h /, |, F \} bu7gl js ŷ˫? ر \ _ & ~ J [X ^ $
Здоровое питание после постановки диагноза
Изменения в здоровом образе жизни часто рекомендуются после того, как кому-то поставили диагноз сердечного заболевания, или после сердечного приступа или инсульта.
Неважно, случилось ли это с вами или с кем-то, кого вы любите, всегда будет работать команда врачей, медсестер, физиотерапевтов, диетологов, социальных работников и фармацевтов (и других!). Они расскажут о питании, лекарствах и упражнениях, а также помогут вам справиться с эмоциональными аспектами изменения здоровья.
Через несколько дней после нового диагноза или пребывания в больнице вы можете быть завалены информационными бюллетенями и инструкциями, которые может быть трудно удержать в точности. Помните, что это все новое, так что задавать вопросы — это нормально (даже если это поощряется!).
Скорее всего, в центре внимания будут привычки питания. Соблюдение здоровой диеты связано с лучшими результатами для здоровья, включая более низкий уровень артериального давления и более низкий риск сердечного приступа (или последующего сердечного приступа).
До тех пор, пока вы не встретитесь с диетологом для составления индивидуального плана, этот контрольный список описывает некоторые элементы диеты, полезной для сердца.
Размышляя о своих обычных пищевых привычках, я стараюсь:
- Заполняйте половину тарелки овощами во время большинства приемов пищи
- Чаще выбирайте цельнозерновые (овес, ячмень, коричневый рис, цельнозерновую пшеницу), чем очищенные зерна (белый рис, белый хлеб)
- Выбирайте растительные белки, такие как нут, фасоль, тофу, арахисовое масло или чечевицу, вместо мяса не реже одного раза в неделю
- Наслаждайтесь хотя бы двумя, 3.5 унций жирной рыбы каждую неделю, такой как лосось, радужная форель, сардины или тунец
- Чаще всего выбирайте свежую птицу, говядину или свинину вместо обработанного мяса, такого как бекон, мясные деликатесы, хот-доги и сосиски.
- Покупайте продукты без трансжиров (в Канаде это легко, поскольку в 2018 году искусственные трансжиры были запрещены в качестве добавочного ингредиента).
- Чаще всего используют ненасыщенные масла (например, оливковое)
- Помните о моем потреблении добавленных сахаров и старайтесь не более 12 чайных ложек (48 г) в день
- Пить воду чаще, чем газированные, морсы или другие подслащенные напитки
- Включать в каждый прием пищи не менее двух продуктов, богатых клетчаткой, включая цельнозерновые, овощи, фрукты, бобы, орехи или семена
- Помните о моем потреблении натрия или соли и сократите потребление ультрапастеризованных продуктов, а также очень соленых продуктов, таких как соевый соус, рыбный соус, соленые огурцы, крендели, чипсы и мясные деликатесы
- Готовьте пищу, используя более здоровые методы, такие как приготовление на пару, запекание, жарение, запекание в духовке или жарка с перемешиванием вместо жарки во фритюре
- Готовьте дома чаще, чем обедаете вне дома или заказываете фаст-фуд
Какие очки для вас являются проблемой? Здесь вы можете начать вносить изменения.
Выбирайте по одному! Слишком сложно придерживаться капитального ремонта; небольшие изменения более управляемы. Если вас интересуют идеи здорового питания, начните со средиземноморской диеты или диеты DASH. Оба были клинически протестированы и настоятельно рекомендуются для здоровья сердца.
Помимо изменения только одной привычки за раз, также важно сосредоточиться на том, что вам следует есть, а не на том, что сокращать. Добавление полезных для сердца продуктов так же важно, как и сокращение менее питательных продуктов.
Не знаете, с чего начать? Овощи! Добавляйте еще к блюдам, пока они не заполнят половину вашей тарелки.
Продолжая учиться и обучать себя, знайте, что изменения в здоровом образе жизни уже в ваших силах и не обязательно происходить сразу. Относитесь к себе с добротой и не торопитесь.
После операции по шунтированию сердца — St Vincent’s Heart Health
Сколько времени нужно для восстановления после операции по шунтированию сердца?
Что мне следует есть после операции по шунтированию сердца?
Какие лекарства мне нужно будет принимать после операции по шунтированию сердца?
Как снизить риск дальнейших проблем с сердцем после операции по шунтированию сердца?
Как мне возобновить свою обычную деятельность после операции по шунтированию сердца?
Как мне снова начать тренировку после операции по шунтированию сердца?
Где я могу получить постоянную поддержку после операции по шунтированию сердца?
Сколько времени нужно для восстановления после операции по шунтированию сердца?
Восстановление после операции по шунтированию сердца у большинства людей обычно занимает от 6-8 недель до 3 месяцев.Перед выпиской из больницы вам дадут подробные инструкции по упражнениям, лекарствам, последующим приемам, постоянному уходу за раной и возобновлению нормальной деятельности.
Вам также будет предложено записаться в программу кардиологической реабилитации, которая представляет собой специальную программу, которая помогает поддерживать вас на каждом этапе вашего пути излечения, восстановления и возвращения к повседневной жизни.
Чтобы узнать больше о кардиологической реабилитации, посмотрите это короткое видео.
Очень часто после операции по шунтированию сердца очень часто на короткое время чувствовать себя «по-другому».Чтобы узнать от нашего социального работника о некоторых эмоциональных изменениях, которые вы можете испытать во время выздоровления, посмотрите это короткое видео.
Что мне следует есть после операции по шунтированию сердца?
После операции шунтирования сердца вам нужно будет сосредоточиться на здоровом питании. Это поможет вашему телу выздороветь, снизит риск осложнений и позволит вам хорошо выздороветь. Многие исследования показали, что диета, богатая фруктами, овощами, цельнозерновыми, орехами и семенами, может снизить риск сердечных заболеваний.
Вы можете заметить, что у вас плохой аппетит, и вы обнаружите, что еда потеряла свой вкус. Ваше обоняние может измениться, и вы также можете почувствовать странный металлический привкус во рту. Это может быть вызвано операцией или приемом лекарств, и для полного выздоровления может потребоваться 3 месяца. Старайтесь часто есть небольшое количество пищи.
Здоровая диета обеспечивает ваш организм большим количеством питательных веществ, защищающих сердце, таких как витамины, минералы, антиоксиданты и пищевые волокна. В идеале в ваш рацион должны входить:
- Мясо — и / или заменители мяса, такие как яйца, тофу, бобовые и орехи
- Рыба — 2 порции жирной рыбы в неделю, такой как лосось, скумбрия или сардины, помогут вам получить много полезных для сердца жиров омега-3
- Цельнозерновые — хороший выбор из цельнозерновых продуктов, включая цельнозерновой или цельнозерновой хлеб или крекеры, коричневый рис, цельнозерновые макароны, киноа, фрику, ячмень, рожь, овсяные хлопья, поленту и кускус
- Молочные продукты — предпочтительно с низким содержанием жира
- Полезные жиры — небольшое количество полезных жиров и масел из орехов, семян, авокадо и жирной рыбы
- Вода — избегайте сладких безалкогольных напитков и употребляйте алкоголь только в умеренных количествах
Старайтесь употреблять 2 порции фруктов, 5 порций овощей и 4 или более порций цельнозерновых продуктов — в зависимости от ваших энергетических потребностей.Вот несколько других советов, которые помогут вам хорошо питаться:
- Уменьшите потребление соли — используйте как можно меньше соли при приготовлении пищи, так как это поможет снизить кровяное давление и предотвратить задержку жидкости
- Избегайте сладких продуктов — их часто едят вместо здоровой пищи и они могут способствовать увеличению веса
В этом коротком видео
вы можете услышать советы диетолога о здоровом питании после операции на сердце.
Какие лекарства мне нужно будет принимать после операции по шунтированию сердца?
После операции по шунтированию сердца вам нужно будет принять обезболивающие, так как в течение нескольких недель вы можете чувствовать боль в ране и мышцах (если боль не проходит более нескольких недель, обратитесь к врачу).Вы можете узнать больше о различных типах боли в груди здесь. Вам также дадут лекарства, чтобы снизить риск осложнений и дальнейшего сердечного приступа.
Лекарства работают лучше всего, когда вы здоровы во всех сферах жизни — например, занимаетесь спортом, бросаете курить и придерживаетесь здоровой диеты. У каждого есть индивидуальные требования к лекарствам, и вам предложат индивидуальный план приема лекарств, который подходит именно вам.
Вы можете узнать больше о лекарствах, которые вам могут потребоваться, у нашего фармацевта, посмотрев это видео ниже.Если у вас есть какие-либо вопросы о лекарствах, которые вы принимаете, поговорите со своим врачом или фармацевтом.
Как снизить риск дальнейших проблем с сердцем после операции по шунтированию сердца?
После операции шунтирования сердца очень важно принять меры, чтобы снизить риск возникновения еще одной проблемы с сердцем или необходимости повторной операции на сердце. Некоторые из факторов риска сердечных заболеваний, которые вы можете контролировать, включают:
Чтобы узнать, как бросить курить, посмотрите это короткое видео.
В этом коротком видео вы можете узнать больше от нашей медсестры по кардиологической реабилитации о факторах риска ишемической болезни сердца — как изменяемых, так и неизменяемых.
Хорошая новость заключается в том, что осложнения после операции по шунтированию сердца встречаются нечасто. Вам следует обратиться к врачу, если вы испытываете какие-либо из следующих симптомов, которые могут указывать на проблемы с сердцем:
- Постоянная боль в груди, не связанная с раной (стенокардия бывает редко, но возможна)
- Нерегулярное сердцебиение или учащенное сердцебиение
- Стойкая лихорадка выше 38 градусов Цельсия
- Озноб
- Быстрое изменение веса (более 2 кг за 24 часа)
- Головокружение или обморок
- Чрезмерная усталость или слабость
- Сильная или усиливающаяся одышка
- Тошнота и рвота
- Инфекция раны; признаки включают слизь, покраснение или припухлость
- Похудание или изменение аппетита
- Простуда или боль в горле
Вам необходимо знать, как избегать инфекций, поскольку после операции у вас может быть больше шансов заболеть.Регулярно посещайте врача и стоматолога и чистите десны мягкой зубной щеткой.
Как мне вернуться к обычным занятиям после операции по шунтированию сердца?
Поскольку после операции по шунтированию сердца на заживление грудины уходит 6-8 недель, вам нужно постепенно возвращаться к своим обычным занятиям.
Ниже вы можете посмотреть видео, демонстрирующее, как ухаживать за грудиной после кардиохирургии.
Вот пример того, когда можно безопасно возобновить некоторые обычные действия:
- Вождение автомобиля — RTA запрещает вождение в течение 4-6 недель, за исключением рекомендаций врача, так как концентрация, время рефлексов и зрение часто нарушаются в течение 6 недель
- Секс — секс требует примерно того же количества энергии, что и подъем на два лестничных пролета, и вы, как правило, готовы вернуться к этому примерно с 3 недели (нормально терять интерес к сексуальной активности на некоторое время; однако (как и другие занятия, вы должны вернуться к нормальному состоянию через 3 месяца)
- Работа — вы можете вернуться к работе, связанной с работой, как только позволят ваша концентрация, уверенность в себе и физические возможности, и большинство людей возвращаются к легкой офисной работе через 6 недель и тяжелой работе через 3 месяца
- Садоводство — в течение первой недели дома вы сможете поливать сад поливом, а к третьей неделе вы можете провести небольшую прополку и обрезку.К шестой неделе вы можете копать мягкую почву, а стрижку живой изгороди можно проводить на восьмой неделе.
- Работа по дому — начните с занятий, которые вам нравятся больше всего, и делайте это просто — легкое приготовление пищи, расстановка цветов, уборка, вытирание пыли, мытье посуды и стирка одежды — все это можно начать раньше, но делегируйте более тяжелые задачи твоя семья
Чтобы узнать больше от нашего эрготерапевта о том, как вернуться к своим обычным занятиям, посмотрите это короткое видео.
Как мне снова начать тренировку после операции по шунтированию сердца?
Физические упражнения помогут ускорить ваше выздоровление, и это ключевой компонент здорового образа жизни. Физические упражнения повышают вашу физическую форму, помогают контролировать артериальное давление, вес и уровень холестерина, а также помогают расслабиться. Начните с коротких и простых прогулок, постепенно увеличивая длину и интенсивность.
Вы можете ходить столько, сколько хотите, при условии, что вам удобно, а ежедневная ходьба — хотя бы несколько минут — идеальна.Вот пример того, как вы можете вернуться к другим распространенным видам упражнений:
- Bowls — потренируйтесь размахивать мячом в шесть недель, посещайте соревнования в восемь недель, и к трем месяцам вы должны вернуться к полноценной соревновательной игре
- Теннис — потренируйтесь отбивать мяч и аккуратно подавать в течение шести недель, неспешно играйте в парные игры в течение 8-10 недель, а через 3 месяца вы сможете играть в полноценную соревновательную игру.
Чтобы узнать больше о физических упражнениях от нашего физиотерапевта, посмотрите это короткое видео.
Куда я могу обратиться за постоянной поддержкой после операции по шунтированию сердца?
После того, как вы выпишетесь из больницы, ваша бригада кардиологической реабилитации будет доступна для постоянной поддержки по мере вашего выздоровления. Ваша программа кардиологической реабилитации включает в себя групповую поддержку других пациентов, перенесших аналогичную операцию, таких же, как вы. Вы также можете связаться со следующими организациями для поддержки и совета
- Национальный фонд сердца: (02) 9211 5188
- Сердечная линия: 1300 362787
- Австралийский фонд питания: (02) 9516 8191
Помните, вы не одиноки в этом.Ваша медицинская бригада и сеть поддержки готовы помочь вам как можно лучше выздороветь, чтобы вы могли вести здоровую, полноценную и активную жизнь на долгие годы вперед.
Что делать после сердечного приступа — Восстановление после сердечного приступа
Путь к улучшению здоровья
Как скоро я смогу вернуться к обычным занятиям?
После сердечного приступа вы захотите вернуться к обычной жизни. Это особенно актуально, если вы провели время в больнице.Однако ответ зависит от вашего обычного распорядка и состояния вашего сердца. Важно начать медленно, чтобы дать сердцу шанс зажить. Ваш врач расскажет вам, когда вы снова сможете вести активный образ жизни и что вам следует делать. Не возвращайтесь к каким-либо упражнениям, не посоветовавшись предварительно с врачом. Также важно записаться на программу реабилитации кардиолог . Он контролирует ваше кровяное давление , частоту сердечных сокращений и сердцебиение во время тренировки.
Когда я смогу вернуться на работу?
Продолжительность вашего отсутствия на работе варьируется. Это зависит от здоровья вашего сердца и от того, насколько активна и напряжена ваша работа. Возможно, вам придется внести некоторые изменения в свою работу. Или, если работа слишком тяжелая для вашего сердца, вам, возможно, придется сменить работу, по крайней мере, на короткое время.
Можно ли водить машину?
Большинство людей с сердечным приступом могут снова садиться за руль через 1 неделю. Поговорите со своим врачом о проблемах или других условиях, которые могут помешать вам безопасно управлять автомобилем.Если вы коммерческий водитель, поговорите со своей компанией, прежде чем снова садиться за руль.
Можно ли заниматься сексом?
После сердечного приступа вам следует подождать 2–3 недели, прежде чем снова заняться сексом. Как и в случае с другими видами деятельности, вам, возможно, придется начинать медленно.
Советы для более здорового образа жизни
Есть шаги, которые вы можете предпринять, чтобы оправиться от сердечного приступа и предотвратить еще один в будущем. Это известно как «вторичная профилактика». Во-первых, убедитесь, что вы понимаете свой тип сердечного заболевания.Врач расскажет о факторах риска и расскажет, как предотвратить повреждение сердца в будущем. Затем следуйте приведенным ниже советам для здорового образа жизни.
- Бросить курить . Употребление табака — главный фактор риска сердечных заболеваний. Повреждает стенки кровеносных сосудов. Он может предотвратить попадание крови и кислорода в ваше сердце и другие органы. Это также может вызвать образование тромбов, что может привести к сердечным приступам. Никотин, основное химическое вещество в табаке, повышает кровяное давление на .Если вы курите, попросите врача помочь вам составить план отказа от курения. Помимо отказа от курения, старайтесь избегать пассивного курения. Вы можете вдохнуть дым от горящей сигареты или когда кто-то выдыхает дым.
- Контролируйте артериальное давление. Высокое кровяное давление создает стресса для вашего сердца и кровеносных сосудов. Поговорите со своим врачом о способах контроля артериального давления. Это включает в себя упражнения, соблюдение диеты с низким содержанием соли и снижение веса, если у вас избыточный вес.Ваш врач может также назначить лекарства, которые помогут контролировать ваше кровяное давление. При приеме всех лекарств важно соблюдать предписания врача.
- Контролируйте свой уровень холестерина . Есть два типа холестерина. Липопротеины высокой плотности (ЛПВП) «полезны» для вас. Липопротеины низкой плотности (ЛПНП) «вредны» для вас. Слишком много «плохого» холестерина в крови увеличивает риск сердечных заболеваний. Если у вас случился сердечный приступ, ваш врач пропишет лекарства, которые помогут контролировать уровень холестерина.Вам также следует придерживаться здоровой для сердца диеты и начать программу упражнений.
- Проверить на диабет. Диабет — это заболевание, связанное с уровнем инсулина гормона . У вас может быть диабет 1 типа, если ваш организм не вырабатывает инсулин. У вас может быть диабет 2 типа, если ваш организм не вырабатывает достаточно инсулина или неправильно его использует. Диабет увеличивает риск сердечного приступа и инсульта . Поговорите со своим врачом о проверке на диабет.Если у вас диабет, они могут помочь вам составить план управления вашим заболеванием.
- Упражнение. Регулярные кардио упражнения могут сделать ваше сердце сильнее. Примеры включают ходьбу, бег трусцой, бег, езду на велосипеде и плавание. Упражнения помогают сердцу перекачивать кровь и доставлять кислород в ваше тело. Это может снизить уровень холестерина и артериальное давление. Это также помогает снять стресс. Регулярные упражнения и здоровое питание могут помочь вам похудеть. Избыточный вес — фактор риска сердечных заболеваний.Потеря всего 10% веса тела может помочь снизить риск. Поговорите со своим врачом, прежде чем начинать или возобновлять упражнения после сердечного приступа. Они могут отслеживать вашу активность и держать вас в курсе.
- Придерживайтесь здоровой для сердца диеты. Пища, которую вы едите, влияет на кровоток. Диета с высоким содержанием «плохих» жиров (насыщенных и трансжиров) может вызвать образование бляшек в артериях. Зубной налет замедляет или препятствует притоку крови к сердцу. Со временем он может заблокировать ваши артерии и вызвать сердечный приступ или сердечную недостаточность .Добавьте в свой рацион продукты с низким содержанием холестерина и насыщенных жиров. Ешьте больше фруктов и овощей. Ешьте меньше красного мяса и больше белого мяса и рыбы. Употребляйте меньше молочных продуктов с высоким содержанием жира. Уменьшите количество соли (натрия) и сахара. Избегайте жареных и полуфабрикатов.

 л. в день)
л. в день)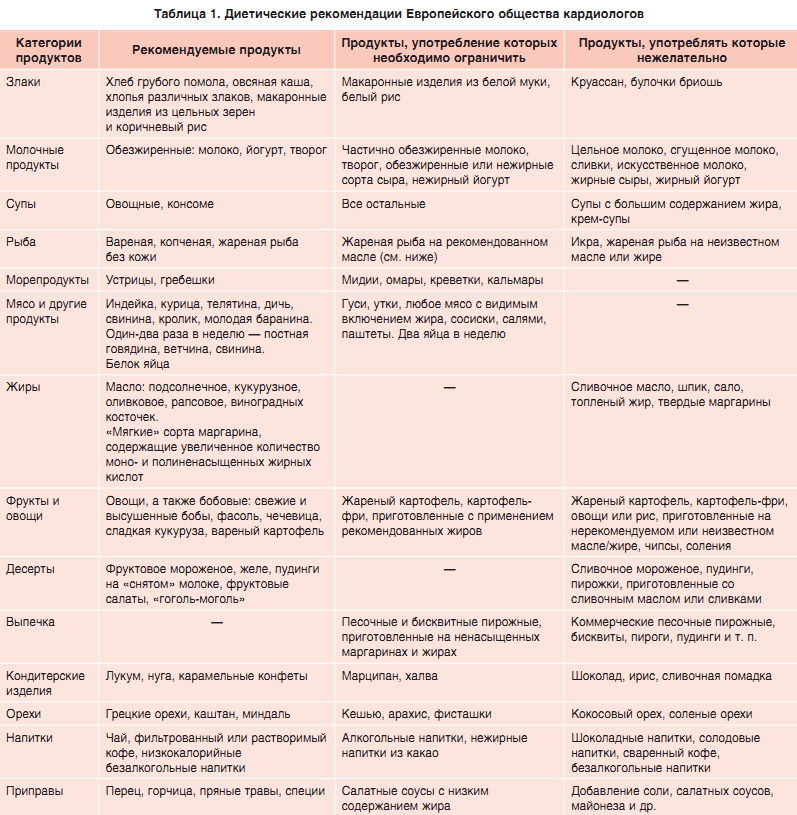 Кладите сыр и колбасу на «голый» хлеб.
Кладите сыр и колбасу на «голый» хлеб.