- Ureaplasma species (spp.): что это, анализы, лечение
- что это такое, причины появления, лечение
- Норма уреаплазмы у женщин: опытный венеролог в Москве.
- нормы, расшифровка результатов, как и где сдавать
- что это такое, норма у женщин
- Факторы, которые способствуют заражению уреаплазма spp
- Симптомы болезни, которые вызывает уреаплазма spp
- Уреаплазма спп: симптомы мужского организма
- Уреаплазма spp: симптомы женского организма
- Уреаплазма спп: симптомы при беременности
- Диагностика наличия в организме уреаплазма спп
- Медикаментозное лечение уреаплазма спп
- что это, пути заражения и что делать при выявлении.
- Что это за бактерия Ureaplasma
- Распространенность Ureaplasma spp
- Как происходит заражение Ureaplasma spp
- Что способствует развитию Ureaplasma spp
- Типичные симптомы заражения Ureaplasma spp
- Особенности Ureaplasma spp у мужчин
- Особенности Ureaplasma spp у женщин
- Воздействие Ureaplasma spp на беременность
- Какой врач будет проводить диагностику и лечение Ureaplasma spp
- Рекомендации по диагностике Ureaplasma spp
- Особенности антибактериальной терапии Ureaplasma spp
- Дополнительные средства, используемые в терапии Ureaplasma spp
- Всегда ли лечение Ureaplasma spp является необходимым
- Ureaplasma spp: основы профилактики болезни
- Ureaplasma species (специес уреаплазма) у женщин
Ureaplasma species (spp.): что это, анализы, лечение

Ureaplasma species (spp., уреаплазма специес) – микроорганизм, занимающий промежуточное положение между вирусами и бактериями. Это возбудитель бессимптомной инфекции мочеполовой системы. Термин “species” объединяет паразитов ureaplasma parvum и ureaplasma urealyticum. Они персистируют на слизистой оболочке половых органов и мочевыводящих путей человека, вызывая при неблагоприятных условиях уреаплазмоз.
Ureaplasma spp – нормальный обитатель организма человека, населяющий слизистые оболочки мочеполовых органов и вызывающий при снижении иммунитета воспаление урогенитального тракта. Когда количество микроорганизмов в отделяемом половых органов и уретры превышает определенный порог, болезнь начинает проявляться клинически: у женщин появляются симптомы вульвовагинита, а у мужчин — уретрита или простатита.
Уреаплазмоз – бомба замедленного действия. Это инфекционное заболевание, передающееся преимущественно половым путем. Уреаплазмоз может протекать бессимптомно или же проявляться выраженными клиническими признаками при каждом обострении. Это довольно неприятная патология, приводящая к расстройству половой функции и бесплодию. Уреаплазма спп считается патогенным и вредным для организма микробом, передающимся половым путем.
При отсутствии своевременного и адекватного лечения уреаплазмоз приводит к развитию тяжелых последствий: циститу, артриту, спаечному процессу, бесплодию. Скорость развития этих патологий и осложнений в последние годы стремительно растет. Уреаплазма специес часто мешает супружеским парам стать родителями.
Ureaplasma species
Ureaplasma spp — грамотрицательная специфическая коккобацилла из семейства микоплазм, представляющая собой переходную субстанцию от вируса к бактерии и не имеющая клеточной оболочки. Уреаплазма получила свое название благодаря способности гидролизировать мочевину.
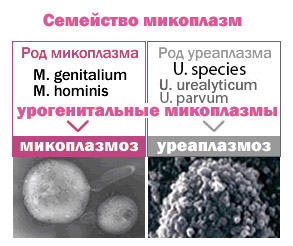 Любимым местом обитания ureaplasma species является мочеполовая сфера. В более редких случаях микроб поселяется в легочной или почечной ткани. Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum. Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Любимым местом обитания ureaplasma species является мочеполовая сфера. В более редких случаях микроб поселяется в легочной или почечной ткани. Уреаплазма спп – общее название условно-патогенных микробов, имеющих сходные морфологические и биохимические свойства: ureaplasma urealiticum и ureaplasma parvum. Термин «species» применяют, когда анализ ПЦР выявляет структуры ДНК, свойственные уреаплазме, без проведения дальнейшего исследования и определения вида уреаплазмы.
Ureaplasma species может довольно долго персистировать на слизистой оболочке половых органов и никак не проявляться. Часто носители инфекции узнают об этом совершенно случайно во время медосмотра. Люди спокойно живут с ureaplasma spp всю жизнь, не подозревая об их наличии.
Под воздействием неблагоприятных факторов естественный баланс микроорганизмов в организме нарушается, уреаплазмы начинают интенсивно размножаться и проявлять свои патогенные свойства, вызывая различные недуги.
Факторы, способствующие заражению ureaplasma species:
- Изменение микрофлоры кишечника,
- Снижение лейкоцитов в крови,
- Ухудшение состояния кожи,
- Иммунодефициты,
- Хронические заболевания мочеполовых органов,
- Злоупотребление местными антисептиками,
- Кислотно-щелочной дисбаланс во влагалище женщины,
- Бактериальный вагиноз,
- ИППП,
- Прием антибиотиков и гормонов,
- Травмы мочеполовых органов,
- Частые стрессы,
- Переохлаждения,
- Беременность, роды.
Уреаплазма спп опасна тем, что она проходит через микропоры и является резистентной к ряду противомикробных препаратов. Бактерия внедряется в геном половых клеток и нарушает их функции.
Эпидемиология
Источником и резервуаром инфекции являются больные женщины и стойкие носители уреаплазм. Мужчины считаются временными носителями инфекции, способными заражать женщин во время близости.
Инфицирование ureaplasma spp. происходит несколькими путями:
- Половым — при орально-генитальном, вагинальном и анальном контакте,
- Вертикальным — от больной матери плоду во время беременности и родов,
- Гематогенным — через инфицированную плаценту и сосуды пуповины,
- Трансплантационным — при пересадке органов,
- Гемотрансфузионным — при переливании крови,
- Контактно-бытовым — в крайне редких случаях.
Половой путь распространения инфекции встречается чаще всего. Заражение обычно происходит во время незащищенного полового акта. Поскольку уреаплазмы – микроорганизмы очень мелкого размера, они свободно могут проникнуть даже через поры презерватива. У лиц, имеющих сильный иммунитет, патология развивается крайне редко.
Симптоматика
У здоровых людей уреаплазма спп никак не проявляется. При малейших неполадках в организме снижается иммунная защита, и появляются клинические признаки уреаплазмоза.

У мужчин уреаплазмоз обычно протекает по типу уретрита, эпидидимита, цистита, пиелонефрита. Ureaplasma species гнездятся у женщин во влагалище и в полости матки. Она вызывает вагинит, цервицит, эндометрит, неоплазию шейки матки, цервикальную недостаточность, уретральный синдром и недержание мочи. Пред- и постменструальные периоды — наиболее подходящее время для появления клинических признаков болезни. Чем моложе женщина, тем более выражена симптоматика уреаплазмоза.
Клинические признаки заболеваний, обусловленных ureaplasma species:
- У женщин появляются необильные выделения из влагалища без цвета и запаха, иногда с примесью крови; боль внизу живота, усиливающаяся во время полового акта и сразу после его; зуд и жжение в промежности; чувство переполнения мочевого пузыря и прочие дизурические симптомы. У них снижается либидо, и длительно не наступает беременность. Слизистая оболочка шейки матки при осмотре гиперемирована и отечна.
- Мужчины жалуются на мутные выделения из уретры без запаха, возникающие по утрам; зуд и жжение в промежности; боль внизу живота; дискомфорт при мочеиспускании; болезненность при прикосновении к мошонке и головке члена; снижение либидо. У мужчины с уреаплазмой возникает эректильная дисфункция, изменяется консистенция спермы, ухудшается подвижность сперматозоидов, происходит их разрушение. Сперматогенные клетки деформируются, текучесть спермы ухудшается.
Это симптомы острой формы патологии. При отсутствии своевременной и адекватной терапии они постепенно стихают, заболевание переходит сначала в подострую, а затем в хроническую форму. У больных остается лишь легкое жжение и дискомфорт в уретре и половых органах. Пациенты часто не замечают «легкие» симптомы и запускают инфекцию. Если болезнь не лечить, в органах малого таза могут появиться спайки, сужающие просвет маточных труб и закупоривающие семенной проток. Часто болезнь распространяется вверх по моче-половым путям.
Инфицированные беременные женщины часто не вынашивают ребенка, у них начинаются преждевременные роды и повышается риск развития послеродового эндометрита. Если произошло внутриутробное инфицирование плода, у новорожденного может развиться пневмония, гипотрофия, нейропатия.
Диагностика

Диагностика уреаплазменной инфекции у мужчин начинается с внешнего осмотра половых органов, пальпации мошонки, ректального обследования простаты. Затем у больного берут мазок из уретры, мочу и семенную жидкость и проводят микроскопическое исследование. УЗИ простаты и мошонки позволяет подтвердить или опровергнуть предполагаемый диагноз. У женщин осматривают влагалище и шейку матки, пальпируют яичники, проводят полное гинекологическое обследование. Микроскопия мазков из уретры, влагалища и шейки матки, а также УЗИ органов малого таза являются дополнительными диагностическими методами.
Лабораторная диагностика заболеваний, вызванных ureaplasma species:
- ПЦР — высокочувствительный, высокоточный и быстрый диагностический тест, позволяющий выявить фрагменты ДНК ureaplasma spp. Положительный результат ПЦР указывает на выявление следов инфекции в исследуемом образце в данный момент времени. Отрицательный результат указывает на то, что в биоматериале не обнаружена ДНК уреаплазмы. Если результат исследования положительный, то диагностику продолжают, поскольку ПЦР количественно не определяет возбудителя. В противном случае диагностику прекращают.

пример выявленных методом ПЦР Ureaplasma spp
- Бактериологическое исследование биоматериала направлено на выявление, идентификацию, определение общего количества возбудителя и его чувствительности к антибиотикам. Норма, не требующая дальнейшей диагностики и лечения – 10 в 4 степени КОЕ/мл. Посев отделяемого мочеполовых органов является довольно точным, но длительным методом исследования.
- ИФА позволяет выявить антитела к микробу и титр обнаруженных бактерий. IgМ появляются сразу после заражения и указывают на развитие острого воспаления. Если при этом отсутствуют IgA и IgG, значит, произошло первичное инфицирование ureaplasma species. В норме результат должен быть отрицательным. IgG появляются через месяц после первичного инфицирования, указывают на хронизацию процесса и исчезают после излечения.
- Реакция иммунофлюоресценции выявляет наличие антител к антигенам в венозной крови. ПИФ и ИФА являются недорогими и не очень точными методами исследованиями.
Лечение
Во время лечения уреаплазменной инфекции больным рекомендуют отказаться от половой жизни, придерживаться определенной диеты, не употреблять алкоголь. Спустя две недели после проведения терапевтического курса выполняют контроль излеченности.
 Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».
Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».- Иммуномодуляторы применяют для повышения иммунной защиты – «Полиоксидоний», «Амиксин», «Ликопид», «Иммуномакс».
- Используют противопротозойные и противогрибковые препараты для профилактики кандидоза – «Метронидазол», «Флуконазол», «Итраконазол», «Нистатин».
- Ферментотерапия и витаминотерапия.
- Диетотерапия – исключение из рациона острой, соленой и любой другой раздражающей пищи.
- Для лечения беременных женщин внутривенно вводят иммуноглобулины и проводят озонотерапию.
Кус лечения длится в среднем два месяца. Показателем излеченности является отрицательный результат ПЦР-диагностики, указывающий наполное уничтожение микробов в исследуемом образце. При более сильном поражении организма лечение могут продлить до полугода. Контрольный анализ на наличие уреаплазмы спп проводят через 2 недели и через месяц после окончания лечения.
Ureaplasma species — возбудитель урогенитальной инфекции, устойчивый к действию широкого спектра антибиотиков и не вызывающий стойкого иммунитета после лечения, с чем связаны частые рецидивы заболевания.
Профилактика
Профилактические мероприятия, предупреждающие развитие уреаплазмоза:
- Использование презервативов,
- Обработка половых органов после секса антисептиками,
- Гигиена половых органов,
- Периодическое обследование на ИППП,
- Регулярное посещение гинеколога и уролога,
- Лечение хронических заболеваний мочеполовой сферы,
- Ведение здорового образа жизни,
- Укрепление иммунитета.
Ureaplasma species присутствует в организме практически каждого человека и спокойно уживается с другими бактериями, не причиняя вреда. Но это не значит, что можно не обращать внимание на таких «сожителей». Малейшее превышение допустимого количества данных микробов часто приводит к развитию индивидуальной реакции со стороны организма и становится причиной различных заболеваний.
Уреаплазма специес вызывает патологию у обоих половых партнеров. Каждому из них следует посетить врача, пройти диагностическое обследование, по результатам которого будет назначена интенсивная терапия.
Видео: врач о уреаплазменной инфекции
Видео: мнение специалиста о уреаплазменной инфекции
что это такое, причины появления, лечение
Одной из самых распространенных скрытых инфекций является ureaplasma species (уреаплазма специес). При инфицировании человек может не испытывать особого дискомфорта и вести привычный образ жизни, заражая своих партнеров. При длительном течении ureaplasma spp у женщин вызывает воспалительные заболевания репродуктивных органов и способно стать причиной бесплодия, выкидышей и родовых осложнений. Обнаружить возбудителя можно с помощью лабораторных анализов. Лечение длительное и проводится посредством антибиотиков.
1
Что такое уреаплазма
Уреаплазма специес – это микроорганизм, не имеющий клеточной оболочки и дезоксирибонуклеиновой кислоты (ДНК), поэтому он занимает промежуточное положение между бактериями и вирусами. Он провоцирует развитие бессимптомной инфекции мочеполовой системы. Термин «специес» объединяет паразитов двух видов — ureaplasma parvum (уреаплазма парвум) и ureaplasma urealyticum (уреаплазма уреалитикум), которые отличаются между собой. При проведении анализов наиболее часто выявляют уреаплазма специес, то есть сразу обе формы.
Микроорганизм относится к негонококковым возбудителям, что делает его особенно опасным для уретры. Заболевание, которое он провоцирует — уреаплазмоз — является распространенным и диагностируется примерно у 1/3 людей с воспалительными патологиями репродуктивных органов. Чтобы был поставлен такой диагноз, в анализах не должно быть выявлено других возбудителей венерических болезней.
В 70-е года 20 века уреаплазма считалась условно-патогенным микроорганизмом, который может присутствовать в микрофлоре здоровых женщин, поэтому лечение не проводилось. Современная российская медицина на основании длительных исследований пришла к выводу, что это заболевание необходимо устранить, особенно при планировании детей.
Колонизация уреаплазм вызывает ряд болезней мочеполовой системы:
Заболевание | Характеристика |
Вагинит | Нет доказанных фактов, что уреаплазма вызывает воспаление влагалища, но ее часто обнаруживают в микрофлоре при вагините |
Острый уретральный синдром | Микроорганизм уреаплазма способен вызывать частое и неудержимое мочеиспускание у женщин без патологических изменений в моче |
Цервицит | Уреаплазму часто находят у женщин с поражениями шейки матки |
Неоплазии шейки матки | Согласно исследованиям, существует связь между уреаплазмой, папилломавирусной инфекцией и неоплазией шейки матки |
Уреаплазму часто обнаруживают у женщин с цервикальной недостаточностью, патологиями течения беременности и эндометритом. В редких случаях этот микроорганизм приводит к бесплодию.

Симптомы, диагностика и лечение скрытых инфекций у женщин
2
Причины
Основная причина инфекции – половой акт с зараженным партнером. Этот микроорганизм легко прикрепляется к клеткам и сперматозоидам и может попасть в верхние отделы мочеполовой системы женщины. Благодаря микроскопическим размерам он способен свободно проникать даже через поры презерватива.
Заболевание передается от больной женщины к плоду во время беременности и родов. У 30% новорожденных девочек, чьи матери инфицированы уреаплазмой, выявляют бактерии во влагалище и носоглотке. Существует низкий риск заражения бытовым путем, например, в общественном туалете или при посещении загрязненного бассейна.
Патогенные бактерии обитают на слизистых оболочках – в области половых органов и в редких случаях – в носоглотке, легочной и печеночной ткани. Поэтому для инфицирования достаточно поцелуя. Способствовать заражению могут следующие причины:
- Раннее начало половой жизни.
- Частая смена сексуальных партнеров.
- Прием гормональных препаратов.
- Сниженный иммунитет.
- Злоупотребление местными антисептиками.
- Переохлаждения.
- Ранее перенесенные венерические заболевания.
Заразиться уреаплазмой можно при переливании крови и пересадке органов, но основным путем передачи инфекции является половой акт.

Уреаплазма у женщин: причины возникновения, клиника, диагностика и лечение
3
Симптомы
Уреаплазма редко проявляет себя сразу после попадания в организм. Обычно первые симптомы можно заметить только при снижении иммунитета и гормональных сбоях, когда заболевание уже переходит в хроническую форму. Классическими признаками инфицирования являются:
- Мутные и слизистые выделения из влагалища.
- Тянущие боли внизу живота.
- Отек гениталий.
- Болезненность при мочеиспускании.
- Коричневые выделения.
- Жжение при опорожнении мочевого пузыря.
- Дискомфорт во время полового акта.
Женщины, страдающие уреаплазмозом, жалуются на выделения из влагалища и боли. Этот симптом свойствен многим венерическим заболеваниям и воспалительным неинфекционным патологиям мочеполовой системы. У некоторых женщин уреаплазма никак не проявляется, но они остаются источником инфекции.

Симптомы трихомониаза у женщин, диагностика и лечение заболевания
4
Диагностика
Для выявления уреаплазмы проводят несколько анализов:
- Полимеразная цепная реакция, или ПЦР (PCR, или polymerase chain reaction).
- Культуральное исследование.
- Иммуноферментный анализ.
ПЦР-диагностика позволяет выявить ДНК возбудителя в исследуемом материале, которым обычной служит отделяемое из половых органов (соскоб из канала шейки матки, уретры, стенок влагалища). Женщинам рекомендовано проводить Такой анализ до менструации или через 2 дня после нее. Положительный результат теста указывает на наличие уроплазматической инфекции. Отрицательный — не исключает присутствие возбудителя, а показывает ее отсутствие в материале.
Культуральное исследование проводят при положительном результате ПЦР-диагностики для определения общего количества микроорганизма и его чувствительность к антибиотикам. Анализ подразумевает помещение биоматериала в специальную питательную среду, где возможен активный рост уреаплазмы. Недостатком бактериального посева является его длительность проведения – около 8 дней. При расшифровке нормой считается 10 в 4 степени КОЕ/мл.
Иммуноферментный анализ определяет наличие антител в организме к тому или иному возбудителю и титр обнаруженных бактерий. Исследуемым материалом является кровь, которую помещают на специальную полоску с антигенами. Для получения данных обычно достаточно одного дня, но организм не всегда вырабатывает антитела, поэтому даже при наличии инфекции результат может быть отрицательным. Нормой является отрицательный результат.
При наличии жалоб пациентки на зуд и жжение в области половых органов врач назначает дополнительные обследования – анализ мочи, УЗИ органов малого таза, микроскопическое исследование микрофлоры. Это позволит выявить другие заболевания, развившиеся на фоне уреаплазмоза.
5
Уреаплазмоз при беременности
Во время планирования беременности женщинам рекомендовано сдать все анализы на половые инфекции. Многие пренебрегают этой процедурой и узнают о наличии уреаплазмы в период вынашивания ребенка. В таком случае требуется обязательное лечение, так как инфекция может быть передана плоду. Если у беременных уреаплазмоз является причиной воспалительных патологий репродуктивных органов, то у новорожденного он способен привести к следующим заболеваниям:
- Острая пневмония.
- Заражение крови (в редких случаях).
- Менингит.
- Бронхолегочная дисплазия.
Уреаплазмоз может стать основной причиной внематочной беременности, преждевременных родов, послеродового эндометрита, выкидыша. Чтобы этого не произошло, требуется незамедлительное лечение, а при большом количестве уреаплазмы в организме его назначают независимо от срока.
6
Лечение
Лечение уреаплазмоза осуществляется антибиотиками. Этот микроорганизм нечувствителен к пенициллинам и цефалоспоринам, поэтому препаратами выбора являются доксициклин и макролиды, к которым относятся:
- Азитромицин.
- Кларитромицин.
- Джозамицин.
- Рокситромицин.
Если уреаплазмы имеют устойчивость к указанным препаратам, лечение проводится с помощью антибиотиков фторхинолонового ряда – Офлоксацин и Левофлоксацин. При беременности терапию осуществляют макролидами (Джозамицин), начиная не раньше 2-го триместра. Если заболевание имеет хронический характер, врач назначает 2-3 антибиотика, а длительность лечения доходит до нескольких месяцев.
Схемы терапии могут включать антибактериальные свечи или растворы для спринцевания. При снижении иммунитета назначают иммуномодуляторы – Циклоферон или Виферон. При длительном течении инфекции для профилактики образования спаек в малом тазу показаны ферменты – Лонгидаза, Вобэнзим.
Средняя длительность курса лечения составляет 20 дней. Во время терапии важно соблюдать диету и отказаться от соленых, жареных, острых и копченых блюд, алкоголя. Запрещены половые контакты. После окончания курса не менее чем через месяц женщине необходимо пройти повторное обследование. Если при ПЦР-диагностике уреаплазма будет снова обнаружена, подбирается новая схема терапии.
Лечение уреаплазмоза – длительный и дорогостоящий процесс, а после 20 дней приема антибиотиков очень часто ПЦР фиксирует другую форму микроорганизма, что требует повторного назначения препаратов.
Норма уреаплазмы у женщин: опытный венеролог в Москве.
Уреаплазмы – крохотные бактерии, которые относятся к условно-патогенным микроорганизмам.
Выделяют два вида уреаплазм: Ureaplasma parvum и Ureaplasma urealyticum.
Инфицирование происходит половым путем, но возможно также заражение ребенка от матери во время беременности или родов.
Проникшие в организм микробы могут на протяжении всей жизни находиться в «спящем» состоянии и никак не проявлять себя.
При благоприятных обстоятельствах эти бактерии активизируются, провоцируя воспаление половых органов и мочеполового тракта.
Кроме того, уреаплазмы снижают двигательную активность сперматозоидов.
У беременных уреаплазмы могут вызвать заболевания бронхов и легких, спровоцировать выкидыш.
А также стать причиной бактериемии и менингита у ребенка.
Ещё одна сфера воздействия этих микроорганизмов – это суставы, в особенности, поражённые ревматоидным артритом.
Поэтому важно своевременно выявить уреаплазмы и провести антибактериальное лечение, если их количество превышает норму.
Уреаплазма: норма в анализах
Диагностика уреаплазмоза представляет определенную проблему.
Поскольку уреаплазмы могут даже в довольно больших количествах находиться в организме, не вызывая заболеваний.
Постановка диагноза «уреаплазмоз» возможна лишь в том случае, если норма уреаплазмы у женщины существенно превышена.
И, кроме того, присутствуют симптомы воспалительных заболеваний.
Норма уреаплазмы в мазке у женщин – 10 в четвертой степени на 1 мл исследуемого материала.
Это верхний показатель нормы, причем достаточно усредненный.
Так как, согласно некоторым исследования, предельная черта 10*5 КОЕ/мл, а согласно другим исследованиям — 10*3 КОЕ/мл.
Таким образом, если обнаружена уреаплазма у женщин, норма в анализах не должна превышать 10*5 КОЕ/мл.
Это предельно допустимый показатель.
Если показатель ниже 10*3 КОЕ/мл, то даже при наличии уреаплазмы антибактериальное лечение не требуется.
Однако если раньше проводилась антибактериальная терапия, то это может повлиять на достоверность исследования.
Чтобы результат был как можно более точным, женщинам желательно сдавать анализ либо за два дня до месячных. Либо через два дня после окончания менструации.
Поставьте оценку статье:
нормы, расшифровка результатов, как и где сдавать
Существуют инфекции, носителями которых является большинство людей на планете, но они об этом даже не подозревают. Речь идет, например, о вирусах герпеса и гепатита, уреаплазме. И если о первых двух известно достаточно много, то о последнем широкая аудитория почти ничего не знает. А между тем болезнь может передаваться не только половым путем, но и бытовым. Это, конечно, сделало диагноз «уреаплазмоз» менее «постыдным» в глазах обывателя, но от того — не менее опасным.
Что это такое и чем грозит патологическая активность этой бактерии в клетках человека? Разбираемся в особенностях влияния инфекционного агента на внутренние органы и выясняем, где и какой анализ сдать на уреаплазму.
Что такое уреаплазма и когда стоит сдать биоматериал на анализ?
Уреаплазма — это паразитирующий одноклеточный микроорганизм, который, формально являясь бактерией, по свойствам схож с вирусами. Существует множество разновидностей уреаплазм, среди которых есть крайне опасные для человека — Ureaplasma parvum и Ureaplasma urealiticum . Они могут базироваться в клетках мочеполовой и мочевыводящей систем, а также в легочной ткани здоровых людей. По статистике около 60% женщин являются носителями этих микроорганизмов, и в большинстве случаев они не наносят вреда их здоровью. Однако из-за снижения иммунитета, особенно при незащищенных половых актах, уреаплазмы могут проявить патологическую активность и стать причиной уреаплазмоза.
Женщины чаще страдают от уреаплазмоза, чем мужчины, но опасности заражения могут быть подвержены и те, и другие. У представительниц прекрасного пола, помимо приведенного фактора, усиленное размножение Ureaplasma вызывают бактериальный вагиноз, воспалительные процессы шейки матки, маточных труб, яичников и другие болезни органов малого таза. У сильной половины человечества риск развития заболевания повышается при простатите, воспалении уретры и/или придатков яичек, нарушении сперматогенеза и т. д. Сильнее же всего на возникновение уреаплазмоза влияет зараженность хламидиозом и гонореей (у обоих полов). Патология может также передаваться от матери плоду.
Если не лечить уреаплазмоз, он может перейти в хроническую форму и причинить вред всему организму (привести к воспалению суставов, пиелонефриту и др.). Одним из самых неприятных последствий заболевания может стать бесплодие. Если же инфицированная женщина уже вынашивает ребенка, то велика вероятность выкидыша. Именно поэтому планирующим беременность и уже беременным женщинам обязательно назначают анализ на уреаплазму.
Кстати
Около 20% новорожденных инфицированы уреаплазменной инфекцией. Но зачастую дети, заразившиеся уреаплазмозом во время прохождения родовых путей матери, излечиваются от этой болезни без помощи врача — инфекция просто проходит сама при должном уходе за ребенком. К трем месяцам уреаплазмоз выявляют лишь у 5% детей. Новорожденным мальчикам проще, чем девочкам, — у последних в 30% случаев выявления заболевание все же приходится лечить.
Часто уреаплазмы могут длительное время никак не проявить свое присутствие в организме, и носитель даже не будет знать о заражении. Однако могут проявиться симптомы, очень похожие на признаки ЗППП: боль, зуд и жжение в мочеиспускательном канале и половых органах, возможны выделения с характерным запахом или без него. При таких жалобах врач может назначить больному один из анализов на уреаплазмоз: ПЦР, ИФА, бактериологический посев. Эти методы отличаются не только подходом к исследованию биоматериала, но также скоростью получения результата и уровнем точности.
Методы анализа
В зависимости от симптомов, врач решает, какой именно биоматериал сдать (кровь, мочу, мазок, соскоб) и каким методом его нужно будет исследовать. Расскажем подробнее о наиболее достоверных и часто назначаемых типах анализов биоматериала на уреаплазмоз.
- Культуральный метод (бактериологический посев) . Этот метод анализа используется для выявления уреаплазмы чаще других. Его суть — в помещении биоматериала (мазка с шейки матки или со слизистой оболочки уретры, реже — мочи или секрета простаты) в специальную питательную среду. Если в материале есть уреаплазмы, они начинают активно размножаться, что и фиксирует специалист. Также бакпосев используют для определения чувствительности возбудителей инфекции к различным видам антибиотиков (для назначения конкретного препарата). Этот метод обладает высоким уровнем точности, но результатов придется ждать довольно долго — от 4 до 8 дней.
- ПЦР . Полимеразная цепная реакция — один из самых точных (чувствительность метода около 98%) и быстрых анализов на уреаплазмоз на сегодняшний день. Результат лабораторного исследования можно получить в течение четырех часов. Для анализа обычно берут выделения из влагалища, мочу. ПЦР позволяет найти в организме участки РНК возбудителя заболевания, даже если микроорганизмы содержатся в пробе в мизерных количествах. Однако у метода есть свои минусы: он не дает (в отличие от посева) информации об активности уреаплазм, может оказаться ложноположительным (при загрязнении пробы) или ложноотрицательным (если человек проходил курс лечения антибиотиками менее чем за месяц до исследования).
- ИФА. Иммуноферментный анализ проводится путем помещения биоматериала (в данном случае — крови) на специальную полоску с антигенами возбудителя болезни. Исследование показывает не наличие самих микроорганизмов, а присутствие в пробе антител. Для каждой инфекции вырабатываются особые иммунные белки, поэтому диагноз по результату анализа можно ставить с большой долей точности. Для получения результатов требуется обычно не более одного дня. Недостаток исследования в том, что антитела организм вырабатывает не всегда, могут быть сбои, и инфекция останется не обнаруженной.
Есть еще один вид исследования — серологический анализ, но из-за низкой точности его обычно заменяют или дополняют одним из перечисленных. Все эти методы анализов на уреаплазму считаются точными и достоверными. Хотя последний показатель сильно зависит от качества биоматериала, на которое в том числе влияет тщательность соблюдения пациентом правил подготовки к исследованию.
Как сдавать биоматериал на анализ
Если пациент сдает кровь, процедуру проводят натощак, утром. Мочу на выявление уреаплазмы также собирают утреннюю (нужно, чтобы она находилась в мочевом пузыре не менее пяти–шести часов). При сдаче соскоба из уретры мужчине придется воздержаться от похода в туалет за два часа до исследования. Женщинам соскоб не делают (как и не берут мазок) во время менструации, предпочтительна середина цикла. Представителям обоих полов следует избегать половых контактов за два-три дня перед анализом.
Для сдачи мазка или соскоба гигиену половых органов пациент может провести вечером накануне анализа, но не позже. Не стоит использовать какие-либо мази и гели.
Для дам есть и дополнительные правила. За несколько дней до сдачи мазка на уреаплазмоз нельзя пользоваться местными контрацептивами (свечи, мази, вагинальные таблетки), делать спринцевания, подмываться горячей водой.
И женщинам, и мужчинам необходимо помнить, что при сдаче любого анализа на уреаплазмоз нельзя принимать антибактериальные и противовирусные препараты. Если же прием таких средств имел место менее чем за месяц до исследования, необходимо предупредить об этом врача.
Расшифровка анализа на уреаплазмы: норма и патологии
После того как пациент сдал анализ на уреаплазму, врач определяет наличие заболевания по показателям нормы. Стоит помнить, что наличие в организме уреаплазм или других чужеродных микроорганизмов вовсе не означает, что человек болен и нуждается в лечении. Не стоит самому пытаться диагностировать у себя инфекцию.
Если в качестве метода исследования был выбран ИФА, то в бланке будет обозначен титр (количество антител в пробе) и, в идеале, рядом с ним должно стоять слово «норма». В разных клиниках специфика анализа может отличаться, поэтому и «нормальная» цифра может быть разной — ориентироваться надо именно на слово. Также бывают ситуации, когда полученный результат признается сомнительным, тогда пациенту назначают другой анализ.
С результатом ПЦР разобраться немного проще: количество РНК уреаплазм в пробе не должно превышать отметку 10 4 КОЕ на 1 мл, если титр больше — это говорит о наличии патологической активности микроорганизмов. Эта же цифра считается нормой для результата культурального метода анализа (посева).
Анализы на уреаплазмоз — лишь одни из большого списка профилактических исследований, которые человеку стоит проходить хотя бы раз в год, стыдиться этого не нужно. Особенно внимательно к вопросу нужно подойти людям, состоящим в группе риска (обладающим ослабленным иммунитетом, часто меняющим половых партнеров, переболевшим заболеваниями органов малого таза).
что это такое, норма у женщин
Инфекционные заболевания
25.10.2018
 Что это такое уреаплазма спп? Уреаплазма spp — это инфекционная болезнь, которую провоцирует микроб ureaplasma species. У этого микроорганизма существуют признаки вируса, микоплазмы и бактерии.
Что это такое уреаплазма спп? Уреаплазма spp — это инфекционная болезнь, которую провоцирует микроб ureaplasma species. У этого микроорганизма существуют признаки вируса, микоплазмы и бактерии.
Этот возбудитель болезни, который в небольшом количестве присутствует в организме вполне здорового человека. В период снижения иммунитета, данный микроб, который находится в мочеполовой системе, начинает размножаться и разрушать клетки органов. В крайне редких случаях ureaplasma species, может находиться в легких и почках.
Название «species» объединяет микроорганизмы ureaplasma parvum и ureaplasma urealyticum. Эти организмы обитают на слизистой оболочке половой системы и мочевыводящих каналов человека, провоцируя при не здоровой иммунной системе, инфекционную болезнь уреаплазмоз.
Ureaplasma spp — это специфическая бацилла, представляющая собой субстанцию, которая переходит от вируса к бактерии и при этом Ureaplasma spp не имеет клеточной оболочки.
Факторы, которые способствуют заражению уреаплазма spp
Факторы, при которых микроорганизм уреаплазма spp начинает размножаться, принося разрушения организму человека:
- нарушения в микрофлоре кишечника;
- снижение защитных свойств иммунной системы;
- понижение уровня лейкоцитов в крови;
- хронические заболевания мочевой системы и половых органов;
- частое применение антисептиков в области половых органов;
- дисбаланс слизистой влагалища;
- лечение антибиотиками;
- прием гормональных препаратов;
- травматизм мочевых каналов и половой системы;
- регулярные стрессовые ситуации;
- переохлаждение организма;
- период беременности и момент родов.
Уреаплазма spp внедряется в клетку половых органов и разрушает их.
Симптомы болезни, которые вызывает уреаплазма spp
Болезнь, которую провоцирует уреаплазма spp — уреаплазмоз. Инфекции вызывает воспалительные процессы органов мочеполовой системы.
Симптомы, при которых можно самому определить наличие в организме инфекции уреаплазма spp:
- жжение в момент мочеиспускания;
- покраснение и отек уретры;
- появление гнойных или кровяных частиц в составе мочи;
- выделения из уретры слизистой консистенции, с неприятным гнилостным запахом;
- тянущая боль внизу живота;
- неприятные ощущения при сексуальном акте;
- сбой цикла менструации;
- кровавые выделения после полового акта и в промежутках между менструациями.
Эти признаки проявление острой формы заболевания уреаплазмы. Из-за того, что эта болезнь протекает в тихой форме, многие просто не подозревают о ее существовании, а некоторые симптомы, которые появляются, вскоре проходят.
При недостаточном лечении или не лечении уреаплазмоза, эта болезнь переходит в хроническую стадию развития.
Уреаплазма спп: симптомы мужского организма
У сильной половины человечества, наличие в организме микроба уреаплазма спп проявляется симптомами заболевания уреаплазмоз. Признаки болезни в виде воспаления простаты, отражается на мочевом пузыре, уретры, патологии яичек. Появление выделений из каналов мочеполовой системы, тянущие боли в мошонке. При этой болезни значительно снижается потенция и либидо. От уреаплазмоза часто может быть мужское бесплодие.
Инфекция имеет свойства прикрепиться к сперматозоидам и тем самым сделать их не подвижными или малоподвижными. Это означает, что они не оплодотворяют яйцеклетку.
Если у мужчины болезнь уреаплазма — зачатие невозможно. Нарушается эрекция и появляется преждевременная эякуляция. Появляется повышение температуры.
Мужчинам нужно прийти на прием к урологу, который пропишет, как вылечить уреаплазму.
Уреаплазма spp: симптомы женского организма
 Каждой женщине, необходимо знать, что такое уреаплазмоз и как проявляется уреаплазма spp. Симптомы уреаплазмоза женского организма:
Каждой женщине, необходимо знать, что такое уреаплазмоз и как проявляется уреаплазма spp. Симптомы уреаплазмоза женского организма:
- выделения из влагалища. Нормой, являются прозрачные выделения, если появились выделения жёлтого цвета и гнилостного запаха, то это первый сигнал о том, что в организме есть воспалительный процесс и находится инфекция уреаплазма spp;
- рези внизу живота — это сигнал о том, что инфекция попала в матку, и в ней начался воспалительный и разрушительный процесс;
- частое мочеиспускание и постоянные позывы к мочеиспусканию. Процесс мочеиспускания проходит с болезненными признаками, чаще всего, это жжение внутри всего канала и в моче появились кровавые или гнилостные нити;
- неприятные ощущения и дискомфорт во влагалище в момент полового акта и боли после него, кровавые выделения;
- сбившийся и болезненный цикл менструации, кровотечения во время менструации.
У женщин, поражается этими микробами матка, придатки и влагалище.
Данная инфекция в женском организме приводит к бесплодию, если во время не была сделана диагностика и не проведено комплексное лечение заболевания. Из уретры в матку инфекция попадает в том случае, если у женщины пониженный иммунитет. Первыми симптомами попадания инфекции в матку, являются нарушение менструального цикла, кровотечения меж менструальных циклов, гнойниковые выделения из влагалища.
Воспалительный процесс маточных труб приводит к внематочной беременности и бесплодию.
Если вы в своем организме ощущаете признаки уреаплазмоза, тогда обязательно необходимо обследоваться у гинеколога и венеролога.
Уреаплазма спп: симптомы при беременности
Инфекция уреаплазма спп в период беременности не оказывает на плод никакого влияния, не вызывает пороки развивающего организма в утробе матери, не заражает ребенка. До момента зачатия многие и не догадываются о наличии уреаплазма спп в мочеполовой системе. Причина этому есть бессимптомное развитие болезни.
Если эта инфекция есть в организме женщины, которая вынашивает ребенка, то в этом случае могут быть осложнения при беременности, это выкидыши и преждевременные роды. Обследование на уреаплазмлоз — это обязательное обследование перед наступлением беременности и в период вынашивания ребенка.
Если при обследовании в период вынашивания ребенка, поставлен диагноз уреаплазмоз, тогда лечение начинают с 22 недели беременности. Лечение более на раннем сроке, может принести больше вреда развивающемуся плоду, чем сама инфекция.
Если женщина рожает ребенка естественным способом, тогда при прохождении ребенком родовым каналам, он заражается болезнью, которая есть в организме матери. Последствием заражения данной болезнью возможно развитие у ребенка уретрита и пневмонии, которая спровоцирована уреаплазмой.
Для беременных единственным лекарством является антибактериальный препарат Джозамицин — 500 мг 3 раза в сутки, в течение 10 дней.
Диагностика наличия в организме уреаплазма спп
Перед тем, как заняться лечением, необходимо провести диагностику и сдать анализы на инфекцию уреаплазма спп. Внешнее обследование больного не может быть гарантией поставленного диагноза. Чтобы выявить на какой стадии находится воспалительный процесс, что могло активировать размножение уреаплазмы спп, необходимо провести обследование и ряд лабораторных исследований:
- серологические исследования;
- микробиологические анализы;
- исследования методом генетического зонда;
- анализ на содержание иммуноферментов;
- ПЦР — диагностическая проверка,
Микроскопическое исследование позволяет выявить воспалительный процесс в половой системе и установить состояние репродуктивных органов женского организма.
Данные исследования рекомендованы при частых воспалительных процессах в половых органах, невозможность зачать, а также выносить ребенка.
Также для точного диагноза необходимо сдать бакпосев. Этот анализ дает полную картину на наличие патогенной микрофлоры и численность ее в организме, а также реакцию этих бактерий на антибиотики.
По результатам бакпосева можно рассчитать точную дозу медикаментов для лечения и подобрать наиболее подходящие для лечения антибиотики.
Веществом для этого анализа служит соскоб с мочеполового канала у мужчин и мазок выделений с уретры.
Для проведения бакпосева у женщины берется:
- сыворотка;
- моча;
- кровь;
- соскоб с уретры;
- выделения из влагалища.
Бакпосев на уреаплазма спп проводится как для установки правильного диагноза, так и проверки на излечиваемость болезни, после двухнедельного курса терапии.
Медикаментозное лечение уреаплазма спп
 Уреаплазмоз — это болезнь, которая вызвана патогенными микроорганизмами, уреаплазма спп и значит, она не безопасна для комфортного состояния организма и должна лечиться.
Уреаплазмоз — это болезнь, которая вызвана патогенными микроорганизмами, уреаплазма спп и значит, она не безопасна для комфортного состояния организма и должна лечиться.
Лечение уреаплазма спп у женщин и представителей мужского пола, необходимо начинать с того, что корректировать иммунитет в первую очередь. Без здоровой иммунной системы невозможно излечить инфекционные болезни. Параллельно с поднятием иммунитета включают и медикаментозное воздействие на возбудителя болезни уреаплазма спп. Чем лечить уреаплазма парвум и как лечить прописывается врачом венерологом. Также для лечения заболевания необходима консультация уролога (для больных мужчин) и гинеколога для заболевших уреаплазмозом женщин.
Самые эффективные лекарства для лечения:
- препараты на основании тетрациклина;
- макролиды и линкозамиды;
- препараты иммуномодулиющего свойства;
- гепатопротекторы, поливитамины и пробиотики.
По необходимости больному предписывают экстракты лекарственных трав, которые повышают иммунитет: эхинацеи, элеутерококка, аралии.
Уреаплазмоз женского и мужского организма необходимо лечить препаратами, которые имеют антибактериальные свойства. Таблетки от уреаплазмы спп, назначаются курсами. Схема лечения:
- Доксициклин — курс 10 дней по 100 мг 2 раза в день после принятия еды;
- Джозамицин — курс 10 дней по 500 мг 3 раза в день после принятия еды;
- Эритромицин — по 0,5 мг принять 4 раза за сутки после принятия еды.
- Азитромицин — курс приема 4 дня, в первый день необходимо принять 500 мг, а потом по 250 мг 1 раз в сутки после принятия еды.
Также в лечении используют препараты: Офлоксацин, Кларитромицин, Мидекамицин.
Для женщин, которые вынашивают ребенка, можно принимать только препарат Джозамицин.
Женщины, у которых уреаплазма спп находятся в половой сфере, вместе с лечебными препаратами назначают спринцевание и вагинальные антисептические тампоны.
Симптомы и лечения заболевания уреаплазмы одинаковы для обоих полов. При диагнозе уреаплазмоз, лечение проходят оба половых партнера.
Схема лечения и подбор препаратов, прописывается только лечащим врачом на основании результатов диагностики.
Во время лечения уреаплазма спп запрещены половые контакты, курение и употребление алкоголя, а также необходимо исключить из своего рациона острую пищу.
Очень важно при лечении данной болезни соблюдать гигиену.
что это, пути заражения и что делать при выявлении.
Ureaplasma spp – микроб, о котором слушали сегодня немногие пациенты дерматовенерологического кабинета.
А, между тем, эта инфекция в последнее время представляет все большую угрозу для здоровья людей в основном из-за того, что ее значение недооценивают.
Микроорганизм особенно любит заселять мочеполовые пути, и существовать там он способен годами.
Причем человек может даже не предъявлять каких-либо жалоб, типичных для инфекционных процессов.
Ureaplasma spp что это у женщин и мужчин, и в чем особенности этой бактерии, часто интересуются пациенты, слыша про патологию впервые в своей жизни.
Каковы пути заражения заболеванием, и с какими осложнениями существует вероятность столкнуться, если к доктору не обращаться в течение длительного времени, игнорируя тревожные симптомы?
Что это за бактерия Ureaplasma
Уреаплазмы, как отмечают доктора, это нормальные обитатели человеческого организма.
Сами по себе эти микроорганизмы находятся на промежуточной ступени между бактериями и вирусами.
Важно понимать, что под аббревиатурой спп кроется сразу два вида патогенов: уреалитикум и парвум.
Оба этих микроба представляют опасность для человеческого организма при определенных обстоятельствах.
В человеческом организма ureaplasma spp parvum urealyticum способна вызывать воспалительные изменения.
В ряде случаев они тяжело поддаются коррекции из-за высокой устойчивости патогенных микроорганизмов к медикаментозным препаратам.
Вместе с тем нередко встречаются ситуации, когда уреаплазма есть в организме, однако никаких симптомов ее присутствия не выявляется.
Даже если она относится к одному из агрессивных видов.
Из-за этого принято относить бактерии не к полностью патогенным, а к условно-патогенным.
Врачи отмечают, что уреаплазмоз, по сути, является бомбой замедленного действия.
«Рвануть» такая бомба может в любой момент, спровоцированная воздействием различных факторов извне.
Распространенность Ureaplasma spp
Люди склонны ошибочно полагать, будто их заболевание непременно минует.
Связано такое мнение с тем, что считается, что патология не слишком широко распространена в человеческой популяции.
На деле же все с точностью, да наоборот.
Врачи отмечают, что сейчас сложно найти человека, который жил бы половой жизнью, но при этом в его организме отсутствовала бы уреаплазма того или иного вида.
Следовательно, от заражения никто не защищен.
Важной особенностью патогенного микроорганизма является то, что ureaplasma spp у мужчин вызывает какие-либо неприятные симптомы лишь в исключительных случаях.
В большинстве же ситуаций представитель сильного пола выступает носителем и источником инфекции, если он ни разу не обследовался и не лечился.
У женщин в организме бактерия ведет себя совсем иначе.
Активно поражает слизистые оболочки мочеполовой системы, приводя к развитию специфических симптомов.

Они сильно снижают качество жизни, если под контролем врача не предпринимать меры, чтобы их купировать.
Особенностью болезни является ее нестабильный инкубационный период.
Доктора отмечают, что развитие симптомов может произойти как через несколько дней после заражения, так и спустя месяцы и даже года.
Объясняется это особенностями иммунитета каждого конкретного человека.
Как происходит заражение Ureaplasma spp
Сегодня хорошо известно, как передается патогенный микроорганизм к здоровому человеку от больного.
Существует несколько вариантов распространения инфекции.
Наибольшее значение из всех вариантов имеет половой путь передачи.
Поскольку уреаплазма поражает преимущественно мочеполовые пути, передаваться она может в первую очередь во время незащищенных половых контактов.
При этом опасность представляют не только классические сексуальные связи.
Но и их более экзотические варианты, если пара пренебрегает презервативом сознательно.
Существует небольшая вероятность заразиться микроорганизмом бытовым путем.
Бытовой путь реализуется в основном при пользовании общими предметами гигиены, такими как белье, полотенца.
Вероятность инфицирования в бассейне или от стенки общественного унитаза практически нулевая, так как микроорганизм плохо выживает вне тела человека.
Он просто не может сохраниться на достаточный промежуток времени, чтобы произошло инфицирование.
Да и к тому же подвержен влиянию различных чистящих средств.
Вероятность заражения при разовом сексе, как отмечают доктора, довольно невелика.
А вот вероятность передать инфекцию ребенку во время родов высокая.
Связано это с тем, что малыш, проходя по родовым путям, непосредственно контактирует с пораженными заболеванием слизистыми оболочками.
Что способствует развитию Ureaplasma spp
Часто среди пациентов звучит вопрос о том, каковы причины заболевания ureaplasma spp.
Доктора выделяют ряд специфических факторов, которые обычно способствуют развитию заражения.
В первую очередь, конечно, играет роль состояние иммунной системы пациента.
Если иммунитет человека находится в ослабленном состоянии, заражение не только произойдет, но и будет сопровождаться клиническими симптомами.
С другой стороны, сильный иммунитет сможет или загнать инфекцию в состояние сна.
Или победит ее еще на этапе проникновения, не позволив развиться даже латентной форме.
Следовательно, в зоне риска оказываются в первую очередь те пациенты, чей иммунитет по каким-либо причинам ослаблен.
Это может происходить при ВИЧ, различных врожденных и приобретенных патологиях иммунной системы.
Также на фоне лечения медикаментами, оказывающими угнетающее воздействие на иммунную систему.
Нередко диагностируется сочетание с другими ИППП.
Это также связано с ослаблением иммунной системы на местном уровне.
Другая инфекция нарушает иммунную защиту организма в конкретной области, и происходит активизация уреаплазмоза.
Нельзя забывать и о том, что различные хронические воспалительные заболевания органов мочеполовой системы повышают риск возникновения симптомов заболевания.
Такая же ситуация складывается с любым хроническим заболеванием, способным влиять на защитные системы организма (сахарный диабет, тиреотоксикоз и др.).
Типичные симптомы заражения Ureaplasma spp
У пациентов, которые столкнулись с полноценным развитием заболевания, в зависимости от пола развиваются симптомы уретрита, баланита, вульвовагинита, поражения матки и шейки матки.
У всех этих патологий довольно типичная симптоматика.
Появляются жалобы на:
- чувство жжения, болезненность при попытках посетить туалет для облегчения мочевого пузыря
- неприятные ощущения во время совершения половых контактов
- болезненность в нижней части живота, которая особенно характерна для представительниц прекрасного пола
- различные патологические изменения в менструальном цикле, что также встречаются у женщин и др.
Если симптомы развились, они обычно острые, игнорировать их затруднительно.
Однако доктора отмечают, что в клинической практике встречается также нетипичная форма инфекционного процесса.
Проявляется она слабой симптоматикой, на которую больной может даже не обратить внимание.
Особенности Ureaplasma spp у мужчин
У представителей сильного пола патогенный микроорганизм редко вызывает яркую симптоматику патологии.
Врачи и ученые до сих пор, к сожалению, не могут сказать, с чем конкретно это связано.
Однако достоверно известно, что мужчин, страдающих от клинических признаков уреаплазмоза довольно мало.
Зачастую они являются лишь носителями, источником инфекционного процесса в популяции, который заражает женщин.
Однако редкость – это не синоним полного отсутствия патологических симптомов.
В некоторых случаях у мужчины могут развиться признаки воспаления мочевого пузыря, простаты и семенных пузырьков, яичек, придатков яичек.

Основным симптомом в этом случае будут болезненность полового органа или области мошонки и выделения из половых путей.
Они имеют слизистый характер и светлый цвет без зеленоватого или желтоватого оттенка.
Также представитель сильного пола может отметить снижение потенции.
Именно последний симптом зачастую заставляет мужчину посетить врача, чтобы получить квалифицированную медицинскую помощь.
Особенности Ureaplasma spp у женщин
У представительниц слабого пола, в отличие от мужчин, чаще развивается яркая клиническая картина заболевания.
Проявляется она в первую очередь такими явлениями, как воспаление придатков, яичников, матки, влагалища и других участком мочеполовой системы.
Уретрит, в отличие от представителей сильного пола, у женщин встречается довольно редко.
Характер выделений у женщин может отличаться от того, что характерен для мужчин.
Патогенный микроорганизм способен вызывать появление желтоватых или зеленоватых выделений, что обладают неприятным запахом.
Правда, обильными они бывают довольно редко, как говорят доктора.
Помимо выделений могут присутствовать жалобы на зуд, раздражение слизистых оболочек и кожных покровов в проблемной зоне.
Нередко появляются рези в нижней части живота.
Это говорит о том, что инфекция переместилась выше по мочеполовым путям до матки или мочевого пузыря.
Характерной особенность уреаплазмоза у женщин также является болезненность менструаций.
Особую настороженность стоит проявить тем представительницам прекрасного пола, что ранее не страдали от болевого синдрома во время месячных.
Воздействие Ureaplasma spp на беременность
Многих представительниц прекрасного пола закономерно волнует вопрос о том, опасен ли уреаплазмоз при беременности.
Опасаться врожденных уродств у ребенка, его внутриутробного заражения или ухудшения течения беременности не стоит.
Уреаплазма не может проникнуть через плацентарный барьер и нанести вред плоду.
Даже если на слизистых оболочках содержится в больших количествах.
Более того, нередко заражение впервые обнаруживается лишь тогда, когда женщина со своим партнером, готовясь к беременности, проходят профилактический осмотр.
Однако, несмотря на наличие прямой опасности, доктора все же рекомендуют пролечить инфекцию перед тем, как думать о зачатии ребенка.
С чем это связано, интересуются закономерно пациенты.
Дело в том, что ни один воспалительный или инфекционный процесс в женском организме не сказывается на развитии плода положительно.

Более того, на наличие активного воспалительного процесса организм женщины может отреагировать весьма непредсказуемо.
В том числе угрозой выкидыша, полноценным выкидышем, замиранием беременности и другими непредсказуемыми негативными реакциями.
Какой врач будет проводить диагностику и лечение Ureaplasma spp
Часто пациенты интересуются вопросом о том, какой врач будет принимать решение о необходимых анализах, и о том, какие средства для излечения использовать.
Вопрос весьма закономерен.
Так как отнести уреаплазмоз в полном смысле этого слова к ЗППП, учитывая его условную патогенность, все же невозможно.
В первую очередь, как только появятся тревожные симптомы патологии, посетить стоит венеролога.
Именно эти доктора занимаются ЗППП и, в том числе, уреаплазмозом.
Венеролог сможет назначить исследования, которые помогут выставить верный диагноз.
Определит, есть ли сопутствующие инфекции, а затем даст рекомендации относительно того, как лучше избавиться от патологии.

Вопрос о том, в какие учреждения обратиться, также нередко стоит остро.
Если больного не устраивает государственный КВД или собственная поликлиника, он вправе посетить, например, частный диагностическо-лечебный центр.
Там анализы придется сдавать платно, однако уровень анонимности, что важна для ряда больных, выше.
Стоит помнить о том, что если возможности обратиться к венерологу нет, стоит посетить, например, гинеколога, если симптомы появились у женщины.
Или уролога, если признаки появились у мужчины.
Эти врачи также знакомы с проявлениями уреаплазмоза и могут дать рекомендации относительно того, как лучше лечить патологию.
Рекомендации по диагностике Ureaplasma spp
Диагностика недуга в современных условиях не представляет сложностей.
Чтобы установить диагноз, используют различные подходы, которые зависят от возможностей конкретного учреждения, а также от финансовых возможностей пациента.
Могут применяться:
Использование посева на ureaplasma spp, несмотря на существование более быстрых методов диагностики, остается актуальным.
Объясняется это тем, что посев помогает определить, какова лекарственная чувствительность патогенного микроорганизма к тем или иным антибактериальным препаратам.
Соответственно, выбор оптимальной терапии становится более простым и вероятность получить успешные результаты выше.
Методика ПЦР направлена на определение ДНК ureaplasma spp в биологическом материале того или иного пациента.
Подход отличается возможностью в короткие сроки получить результаты, а также определить, насколько активен патологический процесс в организме.
Для этого сдается количественная разновидность анализа.
Если показатель ureaplasma spp 10 в 4 степени, опасаться нечего, и можно считать такую концентрацию бактерий нормой.
Если же микроорганизмы определяются в большей концентрации, стоит проявить настороженность в отношении своего здоровья.
Так как существует риск развития симптомов.
Диагностировать уреаплазмоз можно с помощью методики ИФА.
Она, как и ПЦР, отличается возможностью в короткие сроки получить результаты на руки.
Но обладает меньшей диагностической ценностью из-за более высокой вероятности получить ложноположительные или ложноотрицательные результаты.
Особенности антибактериальной терапии Ureaplasma spp
Пациенты нередко интересуются вопросом о том, какой антибиотик поможет им справиться с заболеванием.
Если его симптомы все же развились, начали доставлять ощутимое беспокойство.
Вопрос вполне резонен, так как бактериальные инфекции необходимо лечить именно с помощью антибактериальных средств.
Перечень названий и дозировок антибиотиков, как отмечают доктора, довольно обширен.
Использоваться в клинической практике могут макролиды, тетрациклины, препараты линкозамидного ряда.
Чаще всего применяют:
- Доксициклин, который пьется курсом в 3-5 дней по 100 мг в сутки
- Джозамицин, использовать который рекомендуется в те же сроки, но по 500 мг и дважды в сутки
- Азитромицин, который можно пропить всего 3 дня, причем в первый день пьется ударная доза в 500 мг, а в остальные дни более мелкие дозы в 250 мг и др.
Если речь идет о беременной женщине, то для ее лечения допускается применение только Джозамицина.

Использовать другие антибиотики опасно для развивающегося плода, так как побочные эффекты у этих средств довольно серьезные.
Дополнительные средства, используемые в терапии Ureaplasma spp
Врачи не рекомендуют основывать всю терапию исключительно на применении антибактериальных средств.
Ведь если человек будет пить только антибиотики, велика вероятность того, что терапия даст лишь временный эффект.
Помимо антибиотиков рекомендуется уделить внимание лекарствам, способным улучшить состояние иммунной системы.
Это могут быть иммуномодуляторы, такие как Виферон.
Эти препараты активизируют иммунитет, позволяют ему активнее бороться с инфекцией.
Однако важно помнить, что при ВИЧ и других патология иммунной системы использование иммуномодуляторов нецелесообразно.
Дополнительно, чтобы организм быстрее победил инфекцию, доктора рекомендуют дополнять терапию инстилляциями в уретру у мужчин.
У женщин – промыванием половых органов с помощью антисептических препаратов.
Также может использоваться физиотерапия.
Всегда ли лечение Ureaplasma spp является необходимым
Часто больные интересуются вопросом о том, всегда ли необходимо лечиться от уреаплазмоза, если бактерии обнаружены в результатах анализов.
Ничего удивительного в этом вопросе нет, учитывая, что бактерия относится к условно-патогенным.
Решение о необходимости принимается, исходя из двух основных критериев.
Первый из них – это симптоматика.
Второй – результаты анализов.
Если у человека по результатам низкое содержание уреаплазмы в организме, но есть симптомы воспаления, которые нельзя объяснить другими факторами, лечение требуется.
Если у человека высокий уровень уреаплазм, но нет симптомов воспалительного процесса, лечение не требуется.
Но человеку необходимо тщательное наблюдение со стороны врача, чтобы не пропустить клинические проявления болезни.
Важно помнить, что окончательно решать вопрос о необходимости терапии будет лечащий врач.
Он при этом в комплексе оценит общее состояние пациента, наличие у него симптоматики, тех или иных жалоб, результаты анализов.
Естественно, оптимальную схему терапии также подберет доктор.
Ureaplasma spp: основы профилактики болезни
Профилактика заболевания не представляет сложностей, если человек уделяет ей достаточное количество внимания.
В первую очередь стоит освободить и тщательно соблюдать правила безопасного секса.
В случае с уреаплазмозом основным средством защиты всегда будет презерватив.
Он препятствует попаданию бактерии в организм, а значит, и заболевание не разовьется.
Дополнительно рекомендуется отказаться от спонтанных половых связей, придерживаться принципа моногамии, который также может быть способом защиты от ЗППП.
Помимо правил безопасного секса стоит соблюдать элементарные гигиенические нормы.
Не стоит пользоваться одной мочалкой, полотенцем, бельем с другим человеком, даже если это близкий родственник!
Если произошел половой контакт с человеком, который может быть заражен, рекомендуется обратиться к врачу, и под его контролем пропить курс профилактических препаратов.
Недооценивать уреаплазмоз не стоит.
Эта инфекция опасна своим длительным скрытым течением!
При подозрении на уреаплазмоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Ureaplasma species (специес уреаплазма) у женщин
Содержание статьи:
Столкнувшись с диагнозом уреаплазмоз, многие пациенты хотят выяснить, что это такое. Ureaplasma species – грамотрицательные бактерии, которые относятся к семейству Mycoplasmataceae. У них, как и у вирусов, отсутствует регидная клеточная стенка, что дает возможность этим микроорганизмам проникать через очень мелкие поры. Бактерия Ureaplasma паразитирует на мембранах эпителиальных клеток. Особенностью этих микроорганизмов является уреазная активность (способность разложения мочевины).
Под названием Ureaplasma species объединяются два вида бактерий: Ureaplasma urealyticum, Ureaplasma parvum. Любимым местом их обитания становятся органы мочеполовой системы. Гораздо реже эти микроорганизмы можно обнаружить в легочной ткани.
Впервые Ureaplasma spp была выявлена врачом Шепардом в 1954 году у пациента с уретритом. Изначально эти микроорганизмы были названы Т-микоплазмами (от слова tiny, что в переводе с английского языка означает крошечный). В ходе дальнейших исследований было обнаружено, что до 80% половозрелых людей, имеющих несколько партнеров, являются носителями этого микроорганизма.


Мнения врачей по поводу уреаплазмоза разделились. Многие считают, что лечение не имеет смысла, поскольку Ureaplasma spp, это условно-патогенный микроорганизм, и если он не вызывает неприятных симптомов, то и избавляться от него ненужно.
Как можно заразиться
Существует несколько способов заражения уреаплазмой:


- Чаще всего Ureaplasma попадает в организм взрослого человека при незащищенном половом акте (вагинальном, анальном, оральном). Основным носителем заболевания являются женщины, с выраженными симптомами недуга, имеющие более двух половых партнеров за год. Лица мужского пола в большинстве случаев становятся временными переносчиками, но в этот период могут заражать своих партнеров.
- Ureaplasma может проникать в организм при трансплантации донорских органов. В очень редких случаях заражение происходит во время гемотрансфузии.
- Ureaplasma попадает в матку через плаценту, что может привести к воспалению стенок плодного пузыря или внутриутробному заражению плода и последующей врожденной пневмонии у малыша.
- Также ребенок может заразиться уреаплазмозом, проходя по родовым путям инфицированной матери. У 40% детей выявилась Ureaplasma в эндотрахеальных выделениях. Исследование проводились в течение 24 часов после родов.
Нельзя заразиться уреаплазмой бытовым способом, через постель или полотенца. Также невозможно получить заболевание при посещении сауны, бани, бассейна, общественного туалета или во время купания в открытом водоеме.
Факторы развития болезни
Ureaplasma species обнаруживается и начинает активно размножаться, вызывая неприятные симптомы в следующих случаях:
- Беспорядочные половые связи, и как результат — заражение другими венерическими болезнями.
- Заболевания, в результате которых происходят нарушения в работе иммунной системы.
- Хронические воспалительные процессы мочеполовой системы.
- Злоупотребление растворами Мирамистина или Хлоргексидина, которые используют для предотвращения заражения венерическими заболеваниями, передающимися при незащищенном половом акте.
- Применение антибиотиков, не влияющих на уреаплазму, кортикостероидов, оральных контрацептивов.
- Частые стрессовые ситуации, переохлаждение организма.
- Период беременности.
- Хронический простатит у мужчин.
- Повреждение слизистой оболочки уретры.
- Высокий уровень рН во влагалище у женщин.
Признаки заболевания
У носителей уреаплазмы в большинстве случаев симптомы отсутствуют. При обследовании не выявляются патологии мочеполового тракта. В мазках из уретры, влагалища, канала шейки матки количество лейкоцитов в норме. Инкубационный период составляет около 19 дней. По истечению этого срока инфекция, попавшая в организм, может себя выявить. Если давность заболевания более двух месяцев, его расценивают, как хроническое.
У мужчин
Часто уреаплазма специес, попадая в организм мужчины, никак себя не проявляет, и определить ее наличие можно только после сдачи анализов. Но в том случае, если возникают благоприятные условия, она становится причиной болезней органов мочеполовой системы, сопровождающихся неприятными симптомами.
| Болезнь | Симптомы |
|---|---|
| Уретрит (в 30% случаев) | Недуг протекает вяло, часто наступает самоизлечение. Но он также может переходить в хроническую форму. Умеренное количество гнойно-слизистых выделений из полового члена, появляющихся после пробуждения. Боль при половом сношении. Жжение и зуд в области уретры. Резь во время мочеиспускания. Ноющая боль внизу живота. Ощущение наполненного мочевого пузыря после опорожнения. |
| Эпидидимит (в 10% случаев) | Острая боль, сосредотачивающая в области яичка. Отек и покраснение мошонки. Боли в мошонке при ходьбе. Подъем температуры. Суставно-мышечные боли. |
| Сексуально-связанные артриты (в 21% случаев) | Чаще всего болезнь поражает коленные суставы или лодыжки. Появляются болевые ощущения и отеки в этой области. Возникают трудности при ходьбе. Суставы плохо сгибаются. |
| Бесплодие (в 35% случаев) | Ureaplasma может паразитировать на шейках сперматозоидов, вызывая нарушение их подвижности и подталкивая к саморазрушению сперматогенные клетки. Также эти микроорганизмы выделяют фермент, оказывающий влияние на текучесть спермы. Они могут стать причиной эректильной дисфункции. |
У женщин
Чаще всего у женщин Ureaplasma колонизируются во влагалище, при этом не вызывая никаких симптомов. Иногда эти микроорганизмы поселяются в матке, что более опасно.
В большинстве случаев Ureaplasma становится причиной нескольких гинекологических и урологических заболеваний отличающихся своими симптомами.
| Заболевание | Признаки |
|---|---|
| Бактериальный вагиноз | Жжение и зуд в области вульвы. Обильные пенистые выделения серого цвета с характерным запахом тухлой рыбы. |
| Цистит | Частые мочеиспускания, при которых выделяется небольшое количество мочи. Боль и жжение во время проведения акта мочеиспускания. Ощущение того, что мочевой пузырь опорожнен не полностью. Болевые ощущения в области живота. Общее недомогание. В некоторых случаях меняется цвет мочи, и в ней может появляться кровь. |
| Цервицит | Тупая боль над лобком. Выделения из влагалища в виде слизи с примесью гноя. Неприятные ощущения во время полового акта. |
В 20% случаев инфицирование Ureaplasma species может вызвать заболевания органов малого таза. К таким болезням относят:
- Острый параметрит.
- Сальпингит и оофорит.
- Эндометрит.
При этом возникает боль в нижней части живота, происходит сбой менструального цикла, появляются выделения из влагалища и симптомы в виде повышенной температуры, озноба, головокружения и головной боли. У женщин поражение суставов встречается реже, чем у лиц мужского пола.
Уреаплазма у беременных
В период беременности иммунитет женщины работает не в полную силу, что дает возможность Ureaplasma активно развиваться и вызывать неприятные симптомы. Для того, чтобы это предотвратить, необходимо в период планирования обратиться за консультацией к гинекологу и провести лечение уреаплазмоза.


В некоторых случаях появление в организме уреаплазмы парвум или уреалитикум может стать причиной следующих патологий:
- Если заражение произошло в первом триместре беременности, то возможен выкидыш.
- На поздних сроках беременности возможно развитие цервикальной недостаточности и угрозы преждевременных родов (примерно у 30% женщин с таким диагнозом выявлена Ureaplasma urealyticum или parvum).
- Послеродовой эндометрит (выявляется у 10% женщин с уреаплазмозом).
- Послеродовая лихорадка.
Если произошло внутриутробное инфицирование плода через плаценту или при прохождении по родовым путям, то это может спровоцировать острую пневмонию, хроническую болезнь легких, сепсис или менингит. В некоторых случаях уреаплазма может негативно воздействовать на нервную систему малыша, вызывая у него неврологические заболевания. Также Ureaplasma может стать причиной внутриутробной гибели плода.
Диагностика
Для того, чтобы диагностировать заболевание, врач проводит опрос пациента. В дальнейшем женщин ждет гинекологический осмотр и взятие мазков из влагалища и цервикального канала.
Мужчинам проводят осмотр наружных половых органов, ректальное обследование простаты и пальпируют мошонку. Затем берут на анализ мочу, материал с уретры и семенную жидкость.
Визуально диагностировать заражение не удастся. Для того, чтобы его выявить, необходимо провести ряд исследований:
- Микробиологическое исследование. Материал берется со слизистой оболочки уретры (глубина 2 – 3 см). Его помещают в пробирки с питательной средой и инкубируют в термостате при температуре 37 градусов в течение суток. Затем исследуют с помощью микроскопа.
- Полимеразная цепная реакция ПЦР. Этот метод позволяет выявить ДНК уреаплазмы. Для исследования берут материал из уретры или влагалища. Результат анализа становится известным в течение 6 – 7 часов. Недостатком метода является то, что он не дает возможность определить количество и чувствительность уреаплазмы к антибиотикам. Также метод ПЦР дает положительный результат на протяжении 2 недель после окончания лечения.
- Иммуноферментный анализ. Материалом для анализа служит кровь из вены. С помощью серологического метода можно выявить антитела к антигенам уреаплазмы. Этот метод используется при бесплодии.
Многие врачи говорят о том, что микробиологическое исследование не всегда дает точный результат, так как определяется количество уреаплазмы не во влагалище или уретре, а на поверхности зонда или тампона. Также речь идет о том, что чувствительность к антибиотикам в пробирке и в организме отличается. Поэтому предпочтение отдается методу ПЦР. Это более чувствительный, быстрый и эффективный анализ для диагностики заболевания, чем микробиологическое исследование.
Лечение
Принимать лекарственные препараты для лечения уреаплазмоза нужно в следующих случаях: наличие неприятных симптомов, титр уреаплазмы при проведении анализа составляет более 104 КОЕ/мл, частые выкидыши или угроза преждевременных родов, бесплодие, предстоящая хирургическая операция на мочеполовых органах, планирование беременности.


Лечиться нужно обоим половым партнерам, поскольку возможно повторное заражение уреаплазмой. Во время приема антибиотиков нельзя употреблять алкогольные напитки, так как это может стать причиной возникновения серьезных побочных эффектов. На период их применения нужно отказаться от сексуальных контактов.
Контрольное бактериологическое исследование у женщин проводят через неделю после окончания приема препаратов. А метод ПЦР можно применить через 14 дней. Для того чтобы убедиться в отсутствии в организме уреаплазмы контроль проводят в течение 2 – 3 менструальных циклов. Забор материала проводят через 2 дня после окончания месячных. У лиц мужского пола болезнь считается излеченной, если через четыре недели после окончания лечения Ureaplasma в мазках не выявлена.
Для того, чтобы избавиться от заболевания, используют антибиотики и препараты, способствующие улучшению работы иммунной системы. Чтобы выбрать препарат и схему терапии необходимо провести лабораторное исследование и выявить чувствительность микроорганизмов к антибактериальным средствам. Многие исследователи утверждают, что уреаплазма спп быстро приобретает устойчивость к препаратам.
Макролиды
Азитромицин (Суммамед, Кларитромицин, Вильпрафен, Эритромицин) Эти препараты относят к группе макролидов. Они быстро и эффективно помогают справиться с заболеванием.


Для того, чтобы избавиться от уреаплазмы, их назначают следующим образом:
- Кларитромицин 500 мг в день. Принимать препарат нужно в течение 1 – 2 недель, разделив суточную дозу на два приема.
- Вильпрафен 1,5 г в сутки, разделенных на три приема в течение 7 – 14 дней.
- Азитромицин по 500 мг в сутки в течение 6 дней или по 1 г в течение трех.
- Эритромицин по 2 г в сутки, разделенных на четыре приема в течение двух недель.
Эритромицин и Вильпрафен используется в том случае, если обнаруживают уреаплазмоза у беременных. Препараты этой группы обычно хорошо переносятся, но в некоторых случаях могут вызвать рвоту, тошноту, расстройство желудка или головокружение.
Тетрациклины
Доксициклин (Юнидокс Солютаб, Вибрамицин). Препараты относятся к группе тетрациклинов. Для лечения уреаплазмоза в первые сутки принимают 400 мг препарата, в дальнейшем дозу понижают до 200 мг, разделенных на два приема. Лечение продолжают в течение одной или двух недель.


Препараты этой группы эффективно борются с заболеванием. Очень хорошие результаты их применения у женщин с бесплодием. После приема им удавалось забеременеть и родить в срок без осложнений. Но нужно помнить о том, что примерно 33% штаммов уреаплазмы spp устойчивы к препаратам этой группы, поэтому в некоторых случаях нужно выбирать другие средства.
При приеме тетрациклинов часто возникают побочные эффекты со стороны пищеварительного тракта, в виде тошноты, рвоты, метеоризма. Также наблюдались случаи фотосенсибилизации кожных покровов. Препараты этой группы не рекомендуется использовать для лечения уреаплазмоза у беременных.
Фторхинолоны
Офлоксацин (Тарицин, Авелокс, Пефлоксацин). Эти препараты относят к группе фторхинолонов. Они хорошо всасываются и в высоких концентрациях, содержатся в тканях организма, что позволяет быстро и эффективно избавиться от уреаплазмы. В последние годы до 30% этих микроорганизмов не чувствительны к тетрациклинам и макролидам.


Для лечения уреаплазмы препараты применяют следующим образом:
- Офлоксацин по 400 мг в сутки разделенных на два приема в течение одной или двух недель.
- Пефлоксацин по 600 мг раз в день в течение недели.
- Авелокс по 400 мг раз в сутки в течение 10 дней.
Также, как и тетрациклины, фторхинолоны не рекомендуется использовать во время беременности и кормления грудью. При их применении может возникать побочные эффекты со стороны желудочно-кишечного тракта и фотосенсибилизация.
Иммунотропная терапия
Для того, чтобы избавиться от уреаплазмы, используют не только антибиотики. Чтобы организм мог справиться с заболеванием, назначают препараты улучшающие работу иммунной системы. Наиболее часто используют следующие препараты:


- Иммуномакс по 200 Ед в 1-й, 3-й, 8-й, 10-й день лечения антибиотиками.
- Полиоксидоний по 6 мг раз в сутки в течение первых трех дней, затем через день. На курс лечения понадобится 5 – 10 инъекций.
- Ликопид по 10 мг раз в сутки в течение двух или трех недель.
В 70% случаев Ureaplasma spp не является моноинфекцией, а проявляется на фоне других заболеваний. Поэтому для того, чтобы избавиться от неприятных симптомов, в комбинации с антибиотиками применяют противопротозойные препараты (Трихопол, Метронидазол) и противогрибковые средства (Флуконазол, Нистатин).
Для лечения уреаплазмоза у женщин могут также использоваться лекарственные препараты в виде суппозиторий. К таким средствам относят Тержинан, Бетадин, Гексикон. Их вводят глубоко во влагалище раз в сутки перед сном. Курс лечения составляет от 7 до 10 дней.
Народные методы
В дополнение к традиционным методам лечения используются и народные средства:
- Цветы ромашки и календулы смешивают в одинаковой пропорции. 5 г сырья заливают 500 мл кипятка и дают настояться час. Процеживают и используют для спринцевания и подмывания половых органов. Лечение продолжают в течение 10 дней.
- Небольшую головку чеснока измельчают, заливают 250 мл теплой воды и дают постоять полчаса. Процеживают и используют для спринцевания. Процедуры проводят в течение недели.
- Для лечения заболевания и поддержания иммунитета нужно ежедневно съедать 100 г свежих ягод клюквы или выпивать 50 мл свежего сока. Лечение продолжают месяц.
Профилактика
Для того, чтобы избежать заражения необходимо выполнять следующие рекомендации:
- Соблюдать правила личной гигиены.
- Во время половых контактов с ненадежными или новыми партнерами (в том числе и оральных) использовать презервативы.
- Если во время полового акта презерватив порвался, нужно применять антисептические средства, такие как Мирамистин.
- Для того, чтобы укрепить иммунитет необходимо правильно питаться и заниматься спортом.
- Нужно вовремя лечить все инфекционные заболевания для того, чтобы предотвратить их переход в хроническую форму.
При первых признаках уреаплазмоза нужно обратиться за консультацией к специалисту.

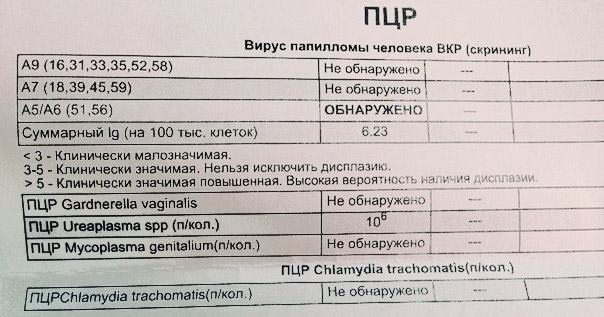
 Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».
Антибиотикотерапия является основным методом лечения при заболеваниях, вызванных ureaplasma species. Больным назначают антибиотики из группы макролидов – «Азитромицин», «Сумамед», фторхинолоны – «Супракс», «Цифран».